С чего начинается реанимационные мероприятия ответ тест
При внезапной остановке сердца и прекращении дыхания нарушается жизнедеятельность организма, развивается состояние клинической смерти. Этот терминальный период составляет 3-5 минут, но он обратим при своевременном выявлении. Экстренная помощь и начало реанимационных мероприятий позволяют восстановить дыхание, кровообращение, сердцебиение и оксигенацию организма. Соблюдение порядка проведения сердечно-легочной реанимации (СЛР) значительно увеличивает шансы спасения каждого пациента. Во внебольничных условиях при оказании помощи решающее значение имеет скорость начала действий после наступления клинической смерти.
Первая помощь заключается в проверке сознания, дыхания, вызове экстренных служб, выполнения сердечно-легочной реанимации, состоящей из непрямого массажа и искусственной вентиляции легких.
Внезапная остановка сердца на улице: что делать до приезда скорой?

Сердечно-легочную реанимацию по новым стандартам проводят лишь в двух случаях. Приступать к выполнению комплекса СЛР следует только после определения пульса и дыхания.
При отчетливом определении пульса на протяжении 10-15 сек и нарушенном атональном дыхании с эпизодами судорожных вздохов требуется искусственное дыхание. Для этого на протяжении минуты необходимо совершать 10-12 вдохов «рот в рот» или «рот в нос». Ожидая скорую помощь, нужно измерять пульс каждую минуту, при его отсутствии показана СЛР.
При несостоятельности самостоятельного дыхания и пульса показан комплекс реанимационных мероприятий строго по алгоритму.
Проверка сознания осуществляется по такому принципу:
Проверка дыхания:
В подобном случае необходимо вызвать скорую помощь и начать выполнять реанимационные мероприятия при остановке сердца и дыхания.
Этапы сердечно-легочной реанимации по новым стандартам
Крайне важно соблюдать правильный порядок проведения реанимационных мероприятий. Согласно последним медицинским протоколам, для спасения пострадавшего необходимо придерживаться алгоритма «АВС»:
Техника и порядок проведения непрямого массажа сердца и искусственной вентиляции легких
Критерии эффективности мероприятий
При своевременном начале помощи повышается шанс на спасение человека. Для этого важно четко соблюдать правила проведения сердечно-легочной реанимации. Об эффективном выполнении комплекса СЛР свидетельствует:
После восстановления сердцебиения и дыхания реанимационный комплекс прекращают выполнять, однако пострадавший должен находиться в поле зрения реаниматора до приезда врача
Частые ошибки в оказании помощи
Следует помнить, что неправильно оказанная доврачебная помощь нередко наносит больше вреда, чем ее отсутствие. Следующие ошибочные рекомендации и мифы часто встречаются в интернете (правило четырех «НЕ») :
Неотложная помощь медицинской бригады: какой алгоритм действий?
Для оказания неотложной помощи при внезапной остановке сердца на выезд приезжает специальная кардиологическая бригада, чья задача – проведение расширенных реанимационных мероприятий и немедленная доставка пациента в больницу. Она работает по протоколу, включающему такую последовательность действий:
Выводы
Жизнь пациента с остановкой сердца во многом зависит от тех действий, которые будут предпринимать окружающие. Своевременно и качественно оказанная домедицинская помощь значительно повышает шансы на выживание и дальнейшее восстановление высшей нервной деятельности.
Принципы догоспитальной реанимации очень просты, их может сделать практически каждый человек. Врачебную помощь оказывают с использованием большего арсенала средств и препаратов.
Для подготовки материала использовались следующие источники информации.
Тест с ответами по теме «Базовая и расширенная сердечно-легочная реанимация (СЛР) с применением внутрикостного доступа»
1. «Тройной прием Сафара» для обеспечения свободной проходимости дыхательных путей включает
1) голова отогнута кзади, нижняя челюсть выдвинута вперед, ротовая полость открыта; +
2) положение на спине, голова повернута на бок, нижняя челюсть выдвинута вперед;
3) положение на спине, голова согнута кпереди, нижняя челюсть прижата к верхней;
4) положение на спине, под лопатки подложен валик, нижняя челюсть прижата к верхней.
2. В основе внезапной коронарной смерти лежит
1) артериальная гипертензия;
2) гипертрофия желудочков;
3) фибрилляция желудочков; +
4) централизация кровообращения.
3. Достоверные признаки клинической смерти
1) отсутствие дыхания, отсутствие сердцебиения, отсутствие сознания, расширенные зрачки без реакции на свет; +
2) поверхностное и учащенное дыхание, узкие зрачки без реакции на свет, нитевидный пульс;
3) судороги, холодные конечности, тахипноэ, гипотензия;
4) фибрилляция желудочков, пульс малого наполнения, диспноэ, цианоз.
4. Достоверный признак остановки сердца
1) апноэ;
2) отсутствие пульса на сонной артерии; +
3) отсутствие сознания;
4) широкий зрачок без реакции на свет.
5. Закрытие вдоха в гортань корнем языка предупреждает
1) введение воздуховода; +
2) поворот головы на бок;
3) положение полусидя;
4) прием Геймлиха.
6. Интенсивное наблюдение за пациентами в критическом состоянии включает
1) выполнение мероприятий гигиенического ухода;
2) выявление проблем пациента;
3) мониторинг жизненно важных функций; +
4) определение основных биохимических показателей крови.
7. Искусственное поддержание гемодинамики – это
1) второй этап;
2) первый этап; +
3) приоритетный этап;
4) третий этап.
8. К методам интенсивной терапии не относится
1) ИВЛ;
2) СЛР; +
3) гемодиализ;
4) парентеральное питание.
9. К терминальным состояниям относится
1) биологическая смерть;
2) период агонии; +
3) постреанимационная болезнь;
4) продромальный период.
10. Наличие у больного дыхания при проведении СЛР определяют
1) наклоном щекой к лицу больного; +
2) подсчетом дыхательных движений;
3) приемом Геймлиха;
4) спирометрией.
11. Непрямой массаж сердца проводится в положении
1) лежа на деревянном щите;
2) лежа на спине на твердой поверхности; +
3) произвольном;
4) с опущенной вниз головой.
12. Норма сатурации в процентах
1) 80 – 85 %;
2) 85 – 90 %;
3) 90 – 92 %;
4) 96 – 99 %. +
13. О смерти мозга свидетельствуют результаты
1) ЭКГ;
2) спирометрии;
3) фонокардиографии;
4) электроэнцефалограммы. +
14. Основной документ, регламентирующий обработку рук медицинских работников
1) СП 3.1.3263-15 «Профилактика инфекционных заболеваний при эндоскопических вмешательствах»;
2) СанПиН 2.1.3.2630-10 «Требования к организациям, осуществляющим медицинскую деятельность»; +
3) СанПиН 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами».
15. Основной признак клинической смерти
1) асистолия; +
2) диспноэ;
3) патологическое дыхание;
4) снижение температуры тела.
16. Основные мероприятия при выведении из клинической смерти
1) дать понюхать нашатырный спирт;
2) проведение искусственной вентиляции легких (ИВЛ);
3) проведение непрямого массажа сердца и ИВЛ; +
4) разгибание головы.
17. Основные признаки клинической смерти
1) нитевидный пульс на сонной артерии;
2) отсутствие пульса на лучевой артерии;
3) отсутствие пульса на сонной артерии; +
4) расширение зрачков. +
18. Первый этап реанимационных мероприятий
1) «тройной прием Сафара»;
2) ИВЛ;
3) непрямой массаж сердца; +
4) обеспечение проходимости дыхательных путей.
19. Показания для сердечно-легочной реанимации
20. При обнаружении трупа, фельдшер СМП взаимодействует
1) с диспетчером СМП;
2) с родственниками потерпевшего;
3) с сотрудниками органов внутренних дел; +
4) со старшим врачом станции СМП. +
21. При остановке сердца применяется сочетание препаратов
1) адреналин, кордарон; +
2) атропин, мезатон, гидрокарбонат натрия;
3) кальция хлорид, лидокаин, мезатон;
4) эуфиллин, калия хлорид, гидрокарбонат натрия.
22. При проведении непрямого массажа сердца компрессию на грудину взрослого человека производят
1) всей ладонью;
2) одним пальцем;
3) проксимальной частью ладони; +
4) тремя пальцами.
23. При транспортировке в стационар пострадавших в катастрофах (ЧС) фельдшер СМП
1) подает увлажненный кислород; +
2) проводит сердечно-легочную реанимацию;
3) проводит текущую дезинфекцию;
4) следит за почасовым диурезом.
24. При транспортировке в стационар пострадавших в катастрофах (ЧС) фельдшер не сообщает в оперативный отдел
1) ФИО пострадавшего;
2) время получения и номер карты вызова;
3) объем оказанной медицинской помощи;
4) параметры жизненно важных функций пострадавшего. +
25. Признак биологической смерти
1) арефлексия;
2) максимальное расширение зрачка;
3) симптом «кошачьего зрачка»; +
4) фибрилляция желудочков.
26. Признак эффективности реанимационных мероприятий
1) зрачки широкие;
2) отсутствие пульсовой волны на сонной артерии;
3) отсутствие экскурсий грудной клетки;
4) появление самостоятельного дыхания, сужение зрачков. +
27. Признаки биологической смерти
1) наличие трупных пятен, помутнение роговицы; +
2) отсутствие пульса, дыхания, АД;
3) отсутствие рефлексов роговицы;
4) отсутствие сознания.
28. Продолжительность клинической смерти у взрослого человека в обычных условиях внешней среды
1) 1 — 2 мин;
2) 10 — 15 мин;
3) 20 мин;
4) 3 — 5 мин. +
29. Противопоказания для проведения сердечно-легочной реанимации
1) алкоголизм, психические заболевания;
2) заведомо неизлечимые заболевания в последней стадии развития; +
3) старческий возраст;
4) травмы, не совместимые с жизнью. +
30. Разовая доза адреналина при проведении сердечно-легочной реанимации взрослому
1) 0,5 — 1,0 мл 0,1 % раствора; +
2) 1,0 — 1,5 мл 0,1 % раствора;
3) 2,0 мл 0,1 % раствора;
4) до 0,5 мл 0,1 % раствора.
31. Расположение ладони при проведении непрямого массажа сердца
1) в 5-ом межреберном промежутке слева;
2) на границе верхней и средней трети грудины;
3) на нижней трети грудины;
4) на середине грудины. +
32. Реаниматология изучает вопросы
1) диагностики клинической смерти; +
2) лечения постреанимационной болезни; +
3) профилактики экстремальных состояний;
4) функционирования основных жизненных систем.
33. Реанимация – это процесс
1) замещения функции дыхания;
2) защиты пациента от операционной травмы;
3) лечения терминальных состояний;
4) оживления организма. +
34. Редкие, глубокие, короткие судорожные дыхательные движения характерны для дыхания
1) Биота; +
2) Куссмауля;
3) Чейн-Стокса;
4) агонального.
35. Самый частый ЭКГ-признак внезапной смерти
1) асистолия;
2) полная атриовентрикулярная блокада;
3) фибрилляция желудочков; +
4) экстремальная синусовая брадикардия.
36. Смещаемость грудины к позвоночнику при непрямом массаже сердца у взрослого человека
1) 1,5 — 2 см;
2) 2 — 4 см;
3) 5 см; +
4) 7 — 8 см.
37. Соотношение компрессий на грудину и дыханий при проведении реанимации взрослому человеку
1) на 15 компрессий – 2 вдоха;
2) на 30 компрессий – 2 вдоха; +
3) на 4 компрессии – 2 вдох;
4) на 5 компрессий – 1 вдох.
38. Состояние, при котором используют дефибрилляцию
1) асистолия;
2) атриовентрикулярная блокада;
3) фибрилляция; +
4) электромеханическая диссоциация.
39. Состояние, при котором необходимо приступить к сердечнолегочной реанимации
1) биологическая смерть;
2) клиническая смерть; +
3) повреждения, не совместимые с жизнью;
4) терминальная стадия.
40. Стадия терминального состояния, для которой характерны спутанность сознания, низкое АД или его отсутствие, бледность или цианоз, частое и поверхностное дыхание
1) агония;
2) клиническая смерть;
3) предагония; +
4) терминальная пауза.
41. Терминальное состояние расценивается как
1) глубокое нарушение жизненно важных функций; +
2) пограничное состояние между жизнью и смертью; +
3) пограничное состояние между нормой и патологией;
4) состояние нарушенного сознания.
42. Тройной прием Сафара обеспечивает
1) адекватное кровообращение;
2) адекватный уровень АД;
3) проходимость дыхательных путей; +
4) устойчивое положение туловища.
43. Фибрилляция желудочков приводит
1) к аритмии и атриовентрикулярной блокаде;
2) к остановке сердечной деятельности; +
3) к отеку легких;
4) к тампонаде сердца.
44. Эффективность ИВЛ у пациента визуально при ОДН оценивается
1) бледность кожных покровов;
2) исчезновение потливости; +
3) нормализация окраски кожи; +
4) расширение зрачков.
Сердечно-легочная реанимация у взрослых
В основе мероприятий, проводимых у пациентов с остановкой кровообращения и дыхания, лежит концепция «цепочки выживания». Она состоит из действий, выполняемых на месте происшествия, при транспортировке, в операционной и отделении реанимации, а также при п
В основе мероприятий, проводимых у пациентов с остановкой кровообращения и дыхания, лежит концепция «цепочки выживания». Она состоит из действий, выполняемых на месте происшествия, при транспортировке, в операционной и отделении реанимации, а также при последующей реабилитации. Самым уязвимым и при этом очень важным звеном является первичный реанимационный комплекс, проводимый на месте происшествия, поскольку через 3–5 мин после остановки кровообращения и дыхания при обычной температуре тела развиваются необратимые изменения головного мозга пострадавшего.
Возможны как первичная остановка дыхания, так и первичная остановка кровообращения. Выявление первичной остановки дыхания (инородные тела дыхательных путей, электротравма, утопление, поражение центральной нервной системы (ЦНС) и др.) маловероятно на догоспитальном этапе, так как к моменту прибытия бригады скорой помощи успевает развиться фибрилляция желудочков или асистолия.
Причиной первичной остановки кровообращения могут быть острый инфаркт миокарда, аритмия различного характера, электролитный дисбаланс, тромбоэмболия легочной артерии, разрыв и расслоение аневризмы аорты и т. д.
Различают три варианта прекращения сердечной деятельности: асистолия, фибрилляция и электромеханическая диссоциация. Асистолия может быть первичной или вторично развиться после фибрилляции желудочков. В первом случае шансов на успех реанимации больше, во втором, при истощении резервов миокарда, — меньше. Иногда изолинию на электрокардиограмме (ЭКГ) воспринимают как асистолию, но она может наблюдаться и при неисправности электрокардиографа, случайном отсоединении электродов, низкоамплитудной ЭКГ и т. п. Электромеханическая диссоциация характеризуется наличием электропродукции сердца, но отсутствием сокращения миокарда.
При фибрилляции возникают разрозненные, беспорядочные, неэффективные сокращения миокарда. И здесь имеют значение применение прекордиального удара и рано выполненная дефибрилляция.
Признаками остановки кровообращения являются: потеря сознания; отсутствие пульса на сонных артериях; остановка дыхания; судороги; расширение зрачков и отсутствие их реакции на свет; изменение цвета кожных покровов.
Для подтверждения остановки сердца достаточно наличие первых трех признаков.
Сердечно-легочная реанимация (СЛР) не показана, и ее можно не начинать в случаях: если установлено, что с момента остановки сердца (при нормальной температуре окружающей среды) прошло свыше 25 мин; больные заранее зафиксировали свой отказ от СЛР.
В иных случаях при оказании помощи на догоспитальном этапе СЛР начинается немедленно.
Поводом для прекращения СЛР является отсутствие признаков восстановления кровообращения и дыхания при использовании всех доступных методов СЛР в течение 30 мин.
СЛР на догоспитальном этапе
Она включает в себя элементарное поддержание жизни (по П. Сафару) или первичный реанимационный комплекс (по А. Зильберу):
Кроме того, производятся мероприятия (рис. 1) специализированного реанимационного комплекса (по А. Зильберу), включающего:
Восстановление проходимости дыхательных путей. При возникновении неотложных состояний проходимость дыхательных путей часто нарушается в результате западения языка, аспирации рвотными массами, кровью. Необходимо очистить ротоглотку и выполнить «тройной прием Сафара» — разогнуть голову в шейном отделе позвоночника; выдвинуть нижнюю челюсть вперед и вверх; открыть рот. Если невозможно исключить перелом шейного отдела позвоночника и разгибать голову нельзя, ограничиваются выдвижением челюсти и открытием рта.
Если зубной протез цел, его оставляют в полости рта, так как это сохраняет контур рта и облегчает проведение ИВЛ.
При обструкции дыхательных путей инородным телом пострадавшего укладывают на бок и производят 3–5 резких ударов нижней частью ладони в межлопаточной области, затем пальцем пытаются удалить инородное тело из ротоглотки. Если этот метод неэффективен, то выполняют прием Геймлиха: ладонь реаниматолога укладывается на живот между пупком и мечевидным отростком, вторую руку укладывают на первую и производят толчок снизу вверх по средней линии. После чего также пальцем пытаются удалить инородное тело из ротоглотки.
В связи с опасностью инфицирования реаниматолога при контакте со слизистой рта и носа, а также для повышения эффективности ИВЛ используется ряд приспособлений: устройство «ключ жизни»; пероральный воздуховод; трансназальный воздуховод; фаринго-трахеальный воздуховод; двухпросветный пищеводно-трахеальный воздуховод (комбитьюб); ларингеальная маска.
Большим шагом вперед явилось создание ларингеальной маски. Ларингеальный масочный воздуховод представляет собой интубационную трубку, которая не проходит через голосовую щель в трахею, а имеет на дистальном конце миниатюрную маску, которая надевается на гортань. Манжета, прилегающая к краю маски, раздувается вокруг гортани, обеспечивая герметичность по ларингеальному периметру. Ларенгеальная маска обладает множеством преимуществ, в том числе позволяет обойтись без разгибания головы в шейном отделе, если к этому имеются противопоказания.
Каждый врач скорой помощи должен уметь выполнять интубацию трахеи. Этот метод позволяет обеспечить оптимальную проходимость дыхательных путей, снизить вероятность регургитации при проведении комплекса реанимационных мероприятий, обеспечить более высокое внутрилегочное давление. Кроме того, через интубационную трубку можно вводить некоторые медикаменты.
ИВЛ. Искусственное дыхание — это вдувание воздуха или обогащенной кислородом смеси в легкие пациента без или с применением специальных устройств. Выдыхаемый человеком воздух содержит от 16 до 18% кислорода, поэтому эффективнее ИВЛ атмосферным воздухом, либо кислородо-воздушной смесью. Каждое вдувание должно занимать 1–2 с, а частота дыхательных движений составлять 12–16 в минуту. Адекватность ИВЛ оценивается по периодическому расширению грудной клетки и пассивному выдыханию воздуха.
Бригадой скорой помощи обычно используются либо воздуховод, либо лицевая маска и мешок Амбу, либо интубация трахеи и мешок Амбу.
Непрямой массаж сердца. После остановки кровообращения в течение 20–30 мин в сердце сохраняются функции автоматизма и проводимости, что позволяет его «запустить». Основной целью массажа сердца является создание искусственного кровотока. За время проведения непрямого массажа сердца происходит сжатие не только сердца, но и легких, которые содержат большое количество крови. Этот механизм принято называть грудным насосом.
При проведении непрямого массажа сердца пациент должен находиться на твердой поверхности. Одна ладонь реаниматолога располагается на нижней трети грудины по средней линии, вторая упирается в тыльную поверхность первой. Время надавливания и отпускания — 1 с, интервал между компрессиями — 0,5–1 с. Грудина у взрослого должна «продавливаться» на 5–6 см. При выполнении каких-либо лечебных мероприятий перерыв в тракциях не должен превышать 5–10 сек. Критериями эффективности непрямого массажа сердца являются появление пульсовых толчков на сонных артериях, артериальное давление на уровне 60–70 мм рт. ст., изменение цвета кожных покровов.
Если помощь оказывает один реаниматолог, то на два вдувания воздуха выполняются 15 тракций, если работают два реаниматолога, то на одно вдувание воздуха осуществляется 5 тракций.
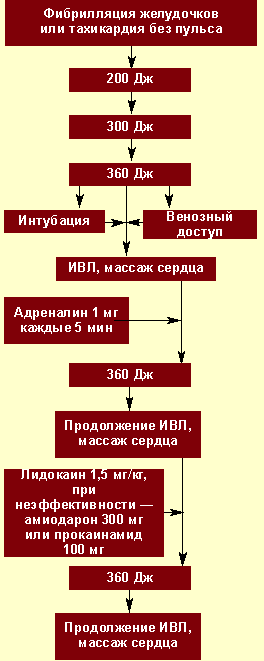 |
| Рисунок 2. Алгоритм неотложной помощи при фибрилляции желудочков |
Электрическая дефибрилляция сердца (ЭДС). Это важнейший компонент СРЛ. ЭДС эффективна только при сохранности энергетического ресурса миокарда, т. е. при регистрации на ЭКГ крупноволновых осцилляций от 0,5 до 1 мВ и более (рис. 2). Если же отмечаются низкие, аритмичные, полиморфные осцилляции, а также асистолия, то начинают с ИВЛ, непрямого массажа и медикаментозной терапии (рис. 3), добиваются перехода асистолии или мелковолновой фибрилляции желудочков в крупноволновую фибрилляцию и применяют ЭДС.
Первый разряд для ЭДС — 200 Дж, при неэффективности второй — 300 Дж, при неэффективности третий — 360 Дж. Перерыв между разрядами минимальный — для контроля ритма. Непрямой массаж сердца и ИВЛ прерываются только на момент разряда. Если первая серия из трех разрядов оказывается неэффективной, то на фоне продолжающейся ИВЛ, непрямого массажа сердца, медикаментозной терапии проводится вторая серия разрядов в той же последовательности.
В настоящее время на догоспитальном этапе применяются автоматические наружные дефибрилляторы, в этом случае ЭКГ регистрируется с электродов дефибриллятора, приложенных к грудной клетке. Дефибриллятор регистрирует ритм сердца и производит его автоматический анализ; при выявлении желудочковой тахикардии или фибрилляции желудочков конденсаторы автоматически заряжаются, и прибор дает разряд. Эффективность автоматических дефибрилляторов очень высока. Кроме автоматических, используются полуавтоматические наружные дефибрилляторы.
Медикаментозная терапия при сердечно-легочной реанимации. Медикаменты при СЛР могут вводиться: в периферическую вену; в центральную вену; в трахею.
По понятным причинам внутримышечный путь введения не показан. При наличии возможности катетеризируется периферическая вена. Если реаниматолог опытный и хорошо владеет методикой пункции центральной вены, можно использовать этот способ. Проблема в том, что в этом случае приходится прерывать реанимационные мероприятия, а перерыв больше, чем на 5–10 с нежелателен. Внутритрахеальный путь удобен, если выполнена интубация трахеи, в крайнем случае можно ввести препараты в трахею через перстнещитовидную мембрану. Эндотрахеально допустимо вводить адреналин, атропин, лидокаин. Препараты лучше развести в 10–20 мл 0,9% раствора натрия хлорида.
Адреналин остается средством выбора при остановке кровообращения. При асистолии и электромеханической диссоциации он «тонизирует» миокард и помогает «запустить» сердце, мелковолновую фибрилляцию переводит в крупноволновую, что облегчает ЭДС. Дозы: по 1–2 мг внутривенно струйно с интервалом 5 мин, суммарно обычно — до 10-15 мг.
М-холинолитик атропин снижает тормозящее влияние ацетилхолина на синусовый узел и атриовентрикулярную проводимость и, возможно, способствует высвобождению катехоламинов из мозгового слоя надпочечников. Он показан при брадисистолии и асистолии. Дозы — 1 мг, можно повторить через 5 мин, но не более 3 мг за время реанимации.
Все антиаритмические препараты оказывают депрессивное действие на миокард и небезвредны для организма пациента. При развившейся фибрилляции желудочков их следует вводить лишь в случае нескольких неудачных попыток ЭДС, поскольку они, подавляя желудочковую эктопию затрудняют восстановление самостоятельного ритма. Лидокаин считается одним из наиболее эффективных средств при рефрактерной фибрилляции желудочков, устойчивой желудочковой тахикардии и тахикардиях неясной этиологии с широким комплексом QRS. Доза для насыщающего внутривенного введения — 1,5 мг/кг струйно (обычно — 75–100 мг). Одновременно начинается введение поддерживающей дозы 2–4 мг в мин. Для этого 1 г лидокаина разводится в 250 мл 5% раствора глюкозы.
Показанием к введению гидрокарбоната натрия можно считать затянувшуюся более чем на 15 мин реанимацию, если остановке сердца предшествовали выраженный метаболический ацидоз или гиперкалиемия. Доза — 1 ммоль/кг, внутривенно однократно, при повторном введении она уменьшается вдвое. Некоторые авторы считают, что при адекватных реанимационных мероприятиях гидрокарбонат натрия следует вводить только под контролем кислотно-основного состояния, поскольку организм значительно хуже адаптируется к алкалозу, чем к ацидозу.
В качестве инфузионных растворов целесообразно использовать 0, 9% раствор хлорида натрия, но наиболее эффективен раствор лактата Рингера по Хартману, а из коллоидов — растворы со средней молекулярной массой, содержащие гидроксиэтилкрахмал — волювен или венофундин.
Во всех случаях показана экстренная госпитализация по витальным показаниям в отделение реанимации и интенсивной терапии.
И. Г. Труханова, доктор медицинских наук, доцент
Е. В. Двойникова, кандидат медицинских наук, доцент
Самарский государственный медицинский университет, Самара