Риск 4 при гипертонической болезни что это значит
Гипертоническая болезнь
Описание гипертонической болезни
Гипертоническая болезнь ─ это широко распространенная патология сердечно-сосудистой системы, для которой характерно стойкое или преходящее повышение артериального (кровяного) давления.
На сегодняшний день медицине известно, что гипертония ─ это системная болезнь, при которой страдают многие органы человека.
В начале заболевания повышение АД (артериального давления) может не отражаться на состоянии пациента. В зависимости от степени тяжести процесса гипертоническая болезнь может вызывать разрушения в структурах сердечной мышцы, головного мозга, почек и глаз.
Степени гипертонической болезни и группы риска
Выделяется три степени тяжести гипертонической болезни:
Степень тяжести гипертонической болезни всегда определяется вместе с факторами риска развития возможных осложнений со стороны сердечно-сосудистой системы.
Исходя из этих факторов, кардиолог прогнозирует гипертоническую болезнь.
Выделяется четыре группы риска гипертонической болезни:
Точное определение вида гипертонической болезни имеет важное терапевтическое значение. Отсутствие адекватного лечения при гипертонии может стать причиной развития гипертонического криза.
Факторы риска развития гипертонической болезни
Выделяются следующие возможные причины развития гипертонической болезни:
Симптомы гипертонической болезни
Признаки заболевания могут проявляться по-разному в зависимости от того, на какой стадии протекает гипертоническая болезнь.
Симптомы, которые чаще всего наблюдаются при гипертонии:
При проявлении симптомов, для диагностики и лечения возможного заболевания запишитесь на прием к врачу кардиологу.
Диагностика и лечение гипертонической болезни
Диагностика заболевания
Диагностика гипертонической болезни в клинике А-Медия проводится следующими методами:
Лечегие гипертонической болезни
Лечение гипертонической болезни в нашей клинике планирует квалифицированный кардиолог только после постановки точного диагноза.
Первый шаг: наш врач примет меры, направленные на понижение артериального давления у пациента.
Дальнейшая терапия планируется индивидуально исходя из типа гипертонической болезни. Легкая и средняя форма заболевания может лечиться лекарственными препаратами. При тяжелой гипертонии всегда назначаются гипотензивные средства. Обязательным условием является модификация образа жизни.
Профилактика гипертонической болезни
Для профилактики гипертонической болезни и возможных осложнений при данном заболевании кардиолог клиники А-Медия рекомендует принять следующие меры:
Обратитесь в клинику А-Медия для лечения гипертонической болезни, и наш опытный кардиолог поможет вам избежать тяжелых осложнений этого заболевания и значительно улучшить качество вашей жизни.
Гипертоническая болезнь
Это заболевание лечат:
Отделение кардиологии
Запись на приём Задать вопрос
Гипертоническая болезнь — патология сердца и сосудов, проявляющаяся повышением артериального давления. В патогенетическом механизме формирования заболевания огромную роль играют нарушения нейрогуморального, центрального и почечного механизмов регуляции кровяного давления.
Артериальная гипертензия относится к основополагающим факторам риска развития потенциально летальных заболеваний — инсульта и инфаркта. Именно поэтому важно знать, почему возникает гипертония, как ставится диагноз и какие лекарства используют в лечении.
Причины гипертонической болезни
Истинная гипертоническая болезнь или, как ее еще называют, эссенциальная гипертензия возникает как результат перенапряжения деятельности нервной системы. Итогом этого процесса становится нарушение процессов регуляции и поддержания оптимального кровяного давления.
Учеными установлено множество факторов, способствующих возникновению гипертензии:
чрезмерное эмоциональное перенапряжение;
ненормированный рабочий день;
злоупотребление алкоголем и табакокурением.
Доказана наследственная зависимость формирования гипертонической болезни — определено более 20 генов, которые ответственны за развитие патологии.
Симптомы гипертонии
Выраженность клинических симптомов зависит от уровня повышения давления и вовлеченности в процесс так называемых органов-мишеней. Под этим термином понимаются те органы, на которых длительное повышение давления сказывает самым неблагоприятным образом: сетчатка глаз, головной мозг, почки, сердце.
На начальной стадии пациентов обычно беспокоит головокружение и периодические головные боли. Повышение давления обычно сопровождается шумом в ушах, тошнотой, ощущением сердцебиения, пульсацией в голове.
Прогрессирование заболевания приводит к явлениям сердечной недостаточности: одышка при физической нагрузке, чувство нехватки воздуха. Хронический характер патологии сопровождается отеками ног, одутловатостью лица.
При скачках артериального давления может отмечаться расстройство зрительной функции в виде “мушек” перед глазами и снижения остроты зрения. Самый главный симптом — это повышение давления, подтвержденное инструментально!
Степени и стадии гипертонической болезни
Классифицируют гипертоническую болезнь по стадиям и степеням. Разделение на степени основано на уровне подъема давления:
I степень — подъем систолического давления свыше 139 вплоть до 159 мм рт. ст (диастолическое колеблется в интервале 90-99 мм рт. ст);
II степень — от 160 до 170 мм рт. ст. (интервал колебаний диастолического — 100-109);
III степень — давление поднимается выше 180 мм рт. ст.
Стадия гипертонии учитывает еще и степень поражения органов-мишеней:
1 стадия (низкий риск) — мягкая гипертония, при которой отсутствует поражение органов-мишеней;
2 стадия (высокий риск) — среднетяжелое или тяжелое течение болезни, при котором отмечается вовлеченность в процесс органов мишеней: гипертрофия сердца, спазм артерий сетчатки, ухудшение почечного кровотока;
3 стадия (очень высокий риск) — крайне тяжелое течение, сопровождающееся частыми гипертоническими кризами и опасными поражениями органов-мишеней в виде инсульта, инфаркта, кровоизлияний в сетчатку.
Особенности течения гипертонической болезни с поражение сердца
Длительное или особо злокачественное течение болезни сказывается на сердечной мышце. Изначально развивается гипертрофия миокарда — с помощью этого сердце пытается компенсировать избыточную нагрузку. Без лечения или при его недостаточной эффективности, а также при нерегулярном приеме лекарственных препаратов возможно развитие следующих видов поражения сердца:
стенокардия — острые боли в сердце, вызванные недостатком кислорода;
инфаркт — крайняя степень ИБС, проявляется некрозом сердечной мышцы;
острая левожелудочковая недостаточность — проявляется отеком сердца.
Лечение гипертонической болезни
В терапии артериальной гипертензии используется комплексный подход. Сначала пациент проходит тщательное обследование, которое позволит исключить симптоматическую гипертонию, то есть вызванную каким-либо другим заболеванием.
Полностью излечиться от гипертонической болезни невозможно — препараты приходится в большинстве случаев принимать пожизненно под регулярным контролем АД. В лечении используются несколько групп препаратов:
Гипертензивная болезнь сердца, осложненная сердечной недостаточностью
Общая информация
Краткое описание
Сердечная недостаточность – симптомокомплекс, характеризующийся слабостью, одышкой, задержкой жидкости, который развивается вследствие различных заболеваний сердечно-сосудистой системы, приводящих к:
— неспособности сердца перекачивать кровь со скоростью, необходимой для удовлетворения метаболических потребностей тканей, или же обеспечению этих потребностей только при повышенном давлении наполнения;
— хронической гиперактивации нейрогормональных систем.
Период протекания
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация ВОЗ/МОАГ 1999 г.
Категории нормального АД:
— оптимальное АД
Степень 1
САД 140-159
ДАД 90-99Артериальное давление, мм.рт.ст
Степень 2
САД 160-179
ДАД 100-109Артериальное давление, мм.рт.ст
Степень 3
САД >180
ДАД >110I. Нет факторов риска поражения органов-мишеней, ассоциированных заболеванийНизкий рискСредний рискВысокий рискII. 1-2 фактора рискаСредний рискСредний рискОчень высокий рискIII. 3 фактора риска и более и(или) поражение органов мишенейВысокий рискВысокий рискОчень высокий рискIV. Ассоциированные (сопутствующие) клинические состояния и(или) сахарный диабетОчень высокий рискОчень высокий рискОчень высокий риск
Классификация гипертонического сердца (Frohlich, 1987 г.)
— 1 стадия – отсутствуют клинические признаки гипертонического сердца, но с помощью специальных методов исследования выявляются признаки повышенной нагрузки на миокард, увеличение потребности миокарда в кислороде и напряжения миокарда, ранние признаки нарушения диастолической функции миокарда левого желудочка, в частности, в снижение индекса опорожнения левого предсердия.
— 2 стадия – увеличение левого предсердия (по данным ЭКГ и ЭХОКГ).
— 3 стадия – развитие гипертрофии левого желудочка (по данным ЭКГ, ЭХОКГ, рентгенографии), при этом отсутствуют клинические признаки недостаточности кровообращения.
— 4 стадия – развитие сердечной недостаточности вследствие прогрессирования гипертонической болезни сердца, часто присоединяется ишемическая болезнь сердца.
| Функциональные классы ХСН (могут изменяться на фоне лечения) | Стадии ХСН (меняются на фоне лечения) |
| I ФК | I стадия |
| Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиением. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой |
в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением.Клинически выраженная стадия заболевания (поражения) сердца. Нарушения гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и cосудов.III ФКII Б ст.Заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными
нагрузками сопровождается появлением симптомов.Тяжелая стадия заболевания (поражения) сердца. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезадаптивное ремоделирование сердца и сосудов.IV ФКIII ст.Невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта; симптомы СН присутствуют в покое и усиливаются при минимальной
физической активности.Конечная стадия поражения сердца. Выраженные изменения гемодинамики и тяжелые (необратимые) структурные изменения органов-мишеней (сердца, легких, сосудов, мозга и др.). Финальная стадия ремоделирования органов.
Степени
Описание
Диастолическая дисфункция левого желудочка
Диастолическая дисфункция левого желудочка в сочетании с его
Застойная сердечная недостаточность (выраженная одышка, Rtg –
признаки отека легких, что соответсвует ХСН III-IV ФК) при
нормальной фракции выброса левого желудочка (50% и больше)
Застойная сердечная недостаточность с низкой фракцией выброса
левого желудочка (меньше 50%)
| Факторы риска сердечно-сосудистых заболеваний | Поражение органов-мишеней | Сопутствующие (ассоциированные) клинические состояния |
| 1. Используемые для стратификации риска: — Величина САД и ДАД (степень 1-3) — Возраст: — мужчины >55 лет — женщины > 65лет — Курение — Уровень общего холестерина в крови >6,5 ммоль/л — Сахарный диабет — Семейные случаи раннего развития сердечно-сосудистых заболеваний 2. Другие факторы, неблагоприятно влияющие на прогноз*: — Сниженный уровень холестерина ЛПВП — Повышенный уровень холестерина ЛПНП — Микроальбуминурия (30-300 мг/сут) при сахарном диабете — Нарушение толерантности к глюкозе — Ожирение — Сидячий образ жизни — Повышенный уровень фибриногена в крови — Социально- экономические группы с высоким риском — Географический регион высокого риска | — Гипертрофия левого желудочка (ЭКГ, ЭхоКГ, рентгенография) |
— Протеинурия и/или
небольшое повышение
креатинина плазмы (106 –
177 мкмоль/л)
— Ультразвуковые или
рентгенологические
признаки атеросклеротического
поражения сонных, подвздошных и бедренных
артерий, аорты
— Генерализованное или
очаговое сужение артерий
сетчаткиЦеребро-васкулярные
заболевания:
— Ишемический инсульт
— Геморрагический
инсульт
— Транзиторная
ишемическая атака.
Заболевания сердца:
— Инфаркт миокарда
— Стенокардия
— Реваскуляризация
коронарных сосудов;
— Застойная сердечная
недостаточность.
Заболевания почек:
— Диабетическая
нефропатия
— Почечная недостаточность
(креатинин > 177мкмоль/л).
Сосудистые заболевания:
— Расслаивающая
аневризма
— Поражение
периферических
артерий с клиническими
проявлениями.
— Выраженная
гипертоническая
ретинопатия
— Геморрагии или
экссудаты;
— Отек соска
зрительного нерва.
Диагностика
Критерии диагностики:
1. Подтверждение наличия АГ и установление ее стабильности (повышении АД выше 140/90 мм.рт.ст. у больных неполучающих регулярную гипотензивную терапию в результате как минимум трех измерений в различной обстановке).
2. Исключение вторичной артериальной гипертонии.
3. Стратификация риска АГ (определение степени повышения АД, определение устранимых и неустранимых факторов риска, поражения органов-мишеней и ассоциированных состояний).
4. Выявление заболеваний, приводящих к развитию сердечной недостаточности на фоне АГ: перенесенный инфаркт миокарда, стенозирующий атеросклероз коронарных артерий, сахарный диабет, тяжелые инфекции, пароксизмальная мерцательная аритмия и трепетание предсердий.
5. Симптомы сердечной недостаточности: одышка, сердцебиение, повышенная утомляемость, задержка жидкости в организме.
7. ЭХОКГ-признаки сердечной недостаточности – укорочение миокарда в средней части левого желудочка, снижение фракции выброса меньше 40%. Рентгенологические признаки застойных явлений в легких.
Перечень основных диагностических мероприятий:
Лечение
Тактика лечения
2. Физическая реабилитация (ходьба или велотренинг). Нагрузка строго дозирована и индивидуальна. Расчет нагрузки: 30-60 мин активных занятий при ЧСС, составляющей 75% максимальной. Применение данного метода повышает толерантность к нагрузкам, аэробную способность организма и переносимость лекарственных средств.
3. Психологическая и социальная реабилитация.
4. Медикаментозная терапия.
4.1 Снижение АД
4.2 Разгрузка сердца: объемная – диуретики.
Диуретики необходимо применять с ИАПФ, использовать вместе с антагонистами альдостерона, назначать ежедневно в минимальных дозах, позволяющих добиться необходимого положительного диуреза (для активной фазы лечения +800 мл).
Гидрохлортиазид. Назначается в дозах по 50-100 мг/сут утром. Максимальная доза 200 мг/сут. Препарат принимается ежедневно или через день. Возможны кратковременные перерывы (3-5 дней).
Фуросемид. Доза устанавливается индивидуально в каждом конкретном случае. В процессе лечения режим дозирования корригируется в зависимости от величины диуретического эффекта и динамики состояния больного. При приеме внутрь средняя начальная доза 40-80 мг/сут, поддерживающая 20-40 мг/сут. При необходимости быстрого улучшения самочувствия препарат вводится в/в или в/м, начальная доза 20-50 мг. При одновременном приеме с ИАПФ препараты калия не назначаются.
4.4 Миокардиальная – бета-адреноблокаторы (метопролол). Применяют только дополнительно к ИАПФ. Назначают терапию с 1/8 средней терапевтической дозы (для метопролола 12,5 мг). Дозу повышают медленно (в 2 раза, не чаще чем через 2 недели) до достижения оптимальных суточных доз (для метопролола до 200 мг/сутки).
Кардиотонические средства (сердечные гликозиды) при ХСН уменьшают выраженность симптоматики, заболеваемость (число госпитализаций в связи с обострением ХСН) и не влияют на прогноз. Назначаются в малых дозах (дигоксин до 0,25 мг/сутки) при мерцательной аритмии и трепетании предсердий. При синусовом ритме назначать с осторожностью и в малых дозах.
Перечень дополнительных лекарственных средств:
1. Статины (симвастатин).
Вспомогательные лекарственные средства эффект которых и влияние на прогноз больных не доказаны, но их применение диктуется определенными клиническими ситуациями.
2. Периферические вазодилататоры (нитраты) не являются средствами лечения ХСНА. Назначают только при сопутствующей стенокардии, когда есть уверенность, что именно они избавляют пациента от приступов стенокардии.
3. Нитроглицерин – быстродействующие формы: под язык 0,3-0,6 мг, табл. и капс., повторяют по потребности. Принимают внутрь, не разжевывая, запивая водой, лучше после еды, 1-2 табл. (капс.) 2 раза/сут. (обычно утром и в полдень), в отдельных случаях до 4 раз/сут, но не более 12 табл. в день. Может применяться в виде аэрозоля для сублингвального применения, 1-2 дозы (0,4-0,8 мг) под язык. Нитроглицерин в/в инфузионно 5-200 мкг/мин (титруется с учетом изменения САД, которое должно быть больше 90мм.рт.ст.). Дозу повышают до получения желаемого гемодинамического эффекта или побочных проявлений (головная боль, тошнота). Необходим мониторинг АД.
4. Изосорбида динитрат – внутрь, не разжевывая, запивая водой, лучше после еды. Кратность зависит от длительности действия: таблетки средней продолжительности действия 3-4 раза в день по 1-30 мг на прием; препараты пролонгированного действия 20 мг 2-3 раза в сутки, препараты пролонгированного действия 40 и 60 мг 2 раза в сутки, препараты пролонгированного действия 120 мг 1 раз в сутки. Аэрозоль для сублингвального приема в положении сидя 1-3 дозы (1.25-3.75 мг) п/я. Лекарственные формы для наклеивания на десну 20-40 мг 1-3 раза в сутки. В/в инфузионно 2-10 мг/ч. и более (титруется с учетом изменения САД, которое должно быть больше 90мм.рт.ст.).
5. Блокаторы кальциевых каналов (амлодипин) назначают дополнительно к ИАПФ при клапанной регургитации и легочной гипертензии. Начальная доза составляет 5 мг 1 раз в сутки, средняя поддерживающая доза 10 мг/сут.
6. Антиаритмические средства (амиодарон) применяют при опасных для жизни желудочковых аритмиях. Внутрь в течение 1-й недели 200 мг 3 раза в сутки, в течение 2-й недели 200 мг 2 раза в сутки, далее уменьшение дозы до поддерживающей 100-400 мг в сутки. В/в инфузия: 5-7 мк/кг за 20-120 мин. под контролем ЭКГ и АД, при необходимости продолжение инфузии 1.2-1,8 г/сут. (Предлагается включить данный препарат в список жизненно важных препаратов как препарат выбора для купирования пароксизмальных наджелудочковых и желудочковых тахикардиях, мерцательной аритмии, желудочковой тахикардии и фибрилляции желудочков. Высокоэффективен как средство первичной и вторичной профилактики внезапной аритмической смерти у постинфарктных больных и при ХСНА).
7. Ацетилсалициловая кислота по 75-160 мг 1 раз в сутки.
Перечень основных медикаментов:
1.*Гидрохлортиазид 25 мг, табл.
2. *Фуросемид 40 мг, табл.
3. *Эналаприл 2,5 мг, 10 мг, табл.
4. *Периндоприл 4 мг, табл.
5. *Лизиноприл 2,5 мг, 5 мг, 10 мг, 20 мг табл.
6. *Спиронолактон 25 мг, 50 мг, табл.
7. *Дигоксин 62,5 мкг, 250 мкг, табл.
8. Моэксиприл 7,5 мг, 15 мг, табл.
Перечень дополнительных медикаментов:
1. Эпросартан 300 мг, табл.
2. *Ацетилсалициловая кислота 100 мг, 500 мг табл.
3. Симвастатин 5-80 мг, табл.
4.*Ловастатин 10 мг, 20 мг, 40 мг, табл.
Классификация гипертонической болезни: стадии, степени и факторы риска

Наша статья предназначена для того, чтобы все эти стадии, степени и факторы риска стали понятнее, и вы могли знать, что еще можно предпринять при своем диагнозе. При этом мы предостерегаем вас от самолечения: ведь если организм поддерживал высокое давление, значит, оно было нужно ему для поддержания работы внутренних органов. Одно только устранение симптома повышения давления не решит проблемы, а, наоборот, может ухудшить состояние. Если же гипертонию не лечить, может развиться инсульт, инфаркт, слепота или другие осложнения – все то, чем гипертония опасна.
Автор статьи: врач интенсивной терапии Кривега М.С.
Содержание
Классификация гипертонической болезни

Классификация артериальной гипертонии, учитывающая только причину заболевания:
Как первичная, так и вторичная гипертония имеют деление по типу повышения артериального давления. Так, гипертензия может быть:
Имеется классификация и по характеру течения заболевания. Она разделяет как первичную, так и вторичную гипертонию на:
По другому определению, злокачественная гипертония – это повышение давления до 220/130 мм рт. ст. и больше, когда при этом на глазном дне окулист обнаруживает ретинопатию 3-4 степени (кровоизлияния, отек сетчатки или отек зрительного нерва и сужение сосудов, а по биопсии почек ставится диагноз «фибриноидный артериолонекроз».
Симптомы злокачественной гипертонии – это головные боли, «мушки» перед глазами, боли в области сердца, головокружение.
Механизм повышения артериального давления

Систолическое (или «верхнее») давление – это такая сила, с которой кровь давит на стенки крупных артериальных сосудов (именно туда она и выбрасывается) во время сжатия сердца (систолы). По сути, эти артерии диаметром 10-20 мм и длиной 300 мм или более должны «обжать» кровь, которая в них выброшена.
Только систолическое давление повышается в двух случаях:
Диастолическое («нижнее») – это давление жидкости на стенки крупных артериальных сосудов, происходящее во время расслабления сердца – диастолы. В этой фазе сердечного цикла происходит следующее: крупные артерии должны передавать поступившую в них в систолу кровь в артерии и артериолы меньшего диаметра. После этого аорте и крупным артериям нужно предотвратить перегрузку сердца: пока сердце расслабляется, принимая кровь из вен, крупные сосуды должны успеть расслабиться в ожидании его сокращения.

Уровень артериального диастолического давления зависит от:
Изолированная диастолическая гипертензия встречается очень редко, в основном, при заболеваниях сосудов сопротивления.
Чаще же всего повышается и систолическое, и диастолическое давление. Происходит это следующим образом:
Когда сердце начинает работать против повышенного давления, проталкивая кровь в сосуды с утолщенной мышечной стенкой, его мышечный слой тоже увеличивается (это общее свойство для всех мышц). Это называется гипертрофией, и затрагивает, в основном, левый желудочек сердца, потому как именно он сообщается с аортой. Понятия «гипертония левого желудочка» в медицине нет.
Первичная артериальная гипертензия
Официальная распространенная версия гласит, что причины первичной гипертонии выяснить не удается. Но физик Федоров В.А. и группа врачей объяснили повышение давления такими факторами:
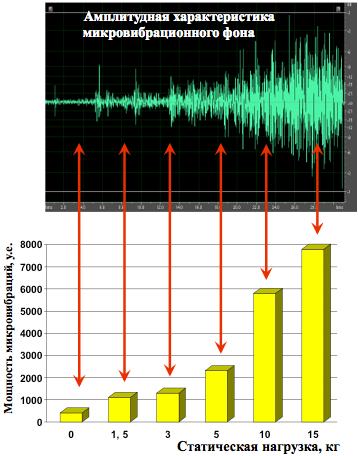
В своей работе создающие микровибрацию мышечные клетки используют имеющиеся в организме электролиты (вещества, которые могут проводить электрические импульсы: натрий, кальций, калий, некоторые белки и органические вещества). Баланс этих электролитов поддерживается почками, и когда почки заболевают или в них с возрастом снижается объем рабочей ткани, микровибрации начинает не хватать. Организм, как может, пытается устранить эту проблему, повышая артериальное давление – чтобы к почкам притекало больше крови, но из-за этого страдает весь организм.
Дефицит микровибрации может приводить к накоплению в почках поврежденных клеток и продуктов распада. Если длительное время их оттуда не выводить, то они переводятся в соединительную ткань, то есть снижается количество работающих клеток. Соответственно, снижается производительность почек, хотя их структура не страдает.
Выходом из ситуации может послужить сообщение дополнительной микровибрации (оптимально – в сочетании с тепловым воздействием) почкам: их питание нормализуется, и они возвращают электролитный баланс крови к «исходным настройкам». Гипертония, таким образом, разрешается. На начальной ее стадии такого лечения оказывается достаточно, чтобы естественным образом снизить артериальное давление, без приема дополнительных медикаментов. Если заболевание у человека «зашло далеко» (например, имеет 2-3 степень и риск 3-4), то без приема медикаментов, назначенных врачом, человек может не обойтись. При этом сообщение дополнительной микровибрации поможет снизить дозы принимаемых лекарств, а значит, снизить их побочные эффекты.
Виды вторичной артериальной гипертензии
Вторичная артериальная гипертония бывает:
Расскажем немного подробнее.
Нейрогенные гипертензии
К нейрогенным относятся также рефлекторные гипертонии. Они могут быть:
Эндокринные (гормональные) гипертонии
Это такие вторичные гипертонии, причинами которых становятся заболевания эндокринной системы. Их подразделяют на несколько видов.
Надпочечниковые гипертонии
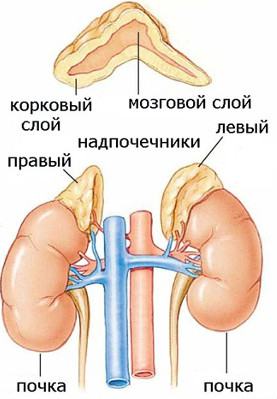
Гипертиреоидная гипертония
Она связана с избыточной выработкой щитовидной железой своих гормонов – тироксина и трийодтиронина. Это приводит к усилению частоты сердцебиения и количества крови, выбрасываемой сердцем за одно сокращение.
Повышаться выработка гормонов щитовидной железы может при таких аутоиммунных заболеваниях как болезнь Грейвса и тиреоидит Хашимото, при воспалении железы (подостром тиреоидите), некоторых ее опухолях.
Избыточное выделение антидиуретического гормона гипоталамусом
Этот гормон вырабатывается в гипоталамусе. Его второе название – вазопрессин (в переводе с латыни означает «сдавливающий сосуды»), и действует он таким образом: связываясь с рецепторами на сосудах внутри почки, вызывает их сужение, в результате мочи образуется меньше. Соответственно, увеличивается объем жидкости в сосудах. Больше крови поступает к сердцу – сильнее оно растягивается. Это приводит к повышению артериального давления.
Гипертонию могут вызывать также увеличение продукции в организме активных веществ, увеличивающих тонус сосудов (это ангиотензины, серотонин, эндотелин, циклический аденозинмонофосфат) или уменьшение количества активных веществ, которые должны расширять сосуды (аденозин, гамма-аминомасляная кислота, оксид азота, некоторые простагландины).
Климактерические гипертонии

Гипоксические гипертонии
Они развиваются при нарушении доставки крови к продолговатому мозгу, где находится сосудодвигательный центр. Такое возможно при атеросклерозе или тромбозе сосудов, несущих к нему кровь, а также при передавливании сосудов из-за отека при остеохондрозе и грыжах.
Почечные гипертонии
Как уже говорилось, их выделяют 2 вида:
Вазоренальная (или реноваскулярная) гипертензия
Она обусловлена ухудшением кровоснабжения почек из-за сужения питающих почки артерий. Они страдают при образовании в них атеросклеротических бляшек, увеличении в них мышечного слоя из-за наследственного заболевания – фибромускулярной дисплазии, аневризмы или тромбоза этих артерий, аневризмы почечных вен.
В основе заболевания – активация гормональной системы, из-за чего спазмируются (сжимаются) сосуды, происходит задержка натрия и увеличение жидкости в крови, стимулируется симпатическая нервная система. Симпатическая нервная система через свои специальные клетки, расположенные на сосудах, активирует их еще большее сжатие, что и приводит к росту артериального давления.
Ренопаренхиматозная гипертония
При любом из этих заболеваний уменьшается количество нефронов (основных рабочих единиц почек, через которые фильтруется кровь). Организм пытается исправить ситуацию, повысив давление в артериях, несущих кровь к почкам (почки – это орган, для которого очень важно артериальное давление, при низком давлении они перестают работать).

Лекарственные гипертонии
Вызывать повышение давления могут такие препараты:
Гемические гипертонии
Вследствие повышения вязкости крови (например, при болезни Вакеза, когда в крови повышается количество всех ее клеток) или увеличения объема крови может повышаться артериальное давление.
Гемодинамические гипертонии
Так называются гипертонии, в основе которых лежит изменение гемодинамики – то есть движения крови по сосудам, обычно – в результате заболеваний крупных сосудов.
Основное заболевание, вызывающее гемодинамическую гипертонию – коарктация аорты. Это врожденное сужение участка аорты в ее грудном (находящемся в грудной полости) отделе. В результате, чтобы обеспечить нормальное кровоснабжение жизненно важных органов грудной полости и полости черепа, кровь должна дойти к ним по довольно узким сосудам, которые не предназначены для такой нагрузки. Если поток крови большой, а диаметр сосудов маленький, в них повысится давление, что и происходит при коарктации аорты в верхней половине туловища.
Нижние конечности организму нужны меньше, чем органы указанных полостей, поэтому кровь к ним уже доходит «не под давлением». Поэтому ноги у такого человека бледные, холодные, тонкие (мышцы плохо развиты из-за недостаточного питания), а верхняя половина туловища имеет «атлетический» вид.
Алкогольные гипертонии

Смешанные гипертонии
При сочетании любых провоцирующих факторов (например, болезни почек и приема обезболивающих препаратов), происходит их сложение (суммация).
Отдельные виды гипертонии, которые не включены в классификацию
Легочная гипертензия развивается чаще всего у женщин 30-40 лет и, постепенно прогрессируя, является угрожающим для жизни состоянием, приводя к нарушению работы правого желудочка и преждевременной смерти. Возникает и вследствие наследственных причин, и из-за болезней соединительной ткани, и пороков сердца. В некоторых случаях ее причину не удается выяснить. Проявляется одышкой, обмороками, быстрой утомляемостью, сухим кашлем. В тяжелых стадиях нарушается сердечный ритм, появляется кровохарканье.
Стадии, степени и факторы риска
Для того, чтобы подобрать лечение для людей, страдающих гипертонией, врачи придумали классификацию гипертонической болезни по стадиям и степеням. Ее мы представим в виде таблиц.
Стадии гипертонии
Стадии гипертонической болезни говорят о том, насколько внутренние органы пострадали от постоянно повышенного давления:
Поражение органов-мишеней, к которым относится сердце, сосуды, почки, головной мозг, сетчатка
Сердце, сосуды, почки, глаза, головной мозг еще не страдают
Развилось одно из осложнений гипертонии:
Цифры артериального давления при любой из стадий – выше 140/90 мм рт. ст.
Лечение начальной стадии гипертонии, главным образом, направлено на изменение образа жизни: изменение привычек питания, включение в режим дня обязательной двигательной активности, физиопроцедуры. Тогда как гипертония 2 и 3 стадии уже должна лечиться с применением медикаментов. Их дозу и, соответственно, побочные эффекты можно уменьшить, если помогать организму восстанавливать артериальное давление естественным путем, например, сообщая ему дополнительную микровибрацию с помощью медицинского аппарата «Витафон».
Степени гипертонии
Степени развития гипертонии обозначают, насколько повышено артериальное давление:
Верхнее давление, мм рт. ст.
Нижнее давление, мм рт. ст.
Степень устанавливается без приема снижающих давление препаратов. Для этого у человека, вынужденного принимать лекарства, снижающие давление, необходимо снижение их дозы или полная отмена.
О степени гипертонической болезни судят по цифре того давления («верхнего» или «нижнего»), которая больше.
Иногда выделяют гипертонию 4 степени. Ее трактуют как изолированную систолическую гипертонию. В любом случае, имеется в виду состояние, когда повышено только верхнее давление (выше 140 мм рт. ст.), нижнее же находится в пределах нормы – до 90 мм рт.ст. Такое состояние чаще всего регистрируется у пожилых людей (связано со снижением эластичности аорты). Возникая у молодых, изолированная систолическая гипертензия говорит о том, что нужно обследовать щитовидную железу: так себя «ведет» гипертиреоз (повышение количества вырабатываемых тиреоидных гормонов).
Определение риска
Есть также классификация по группам риска. Чем больше цифра указывается после слова «риск», тем выше вероятность, что в ближайшие годы разовьется опасное заболевание.
Существует 4 уровня риска:
Систолическое давление >140 мм рт. и/или диастолическое давление > 90 мм рт. ст.
Более 1 сигареты в неделю
Нарушение жирового обмена (по анализу «Липидограмма»)
Повышение глюкозы натощак (по анализу крови на сахар)
Глюкоза плазмы натощак 5,6-6,9 ммоль/л или 100-125 мг/дл
Глюкоза через 2 часа после приема 75 граммов глюкозы – менее 7,8 ммоль/л или менее 140 мг/дл
Низкая переносимость (усвояемость) глюкозы
Глюкоза плазмы натощак менее 7 ммоль/л или 126 мг/дл



