Рестадирование в онкологии это что
Рестадирование в онкологии это что
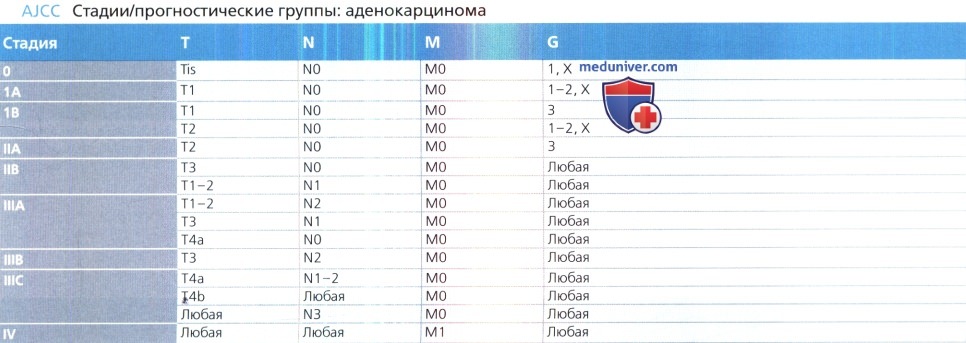
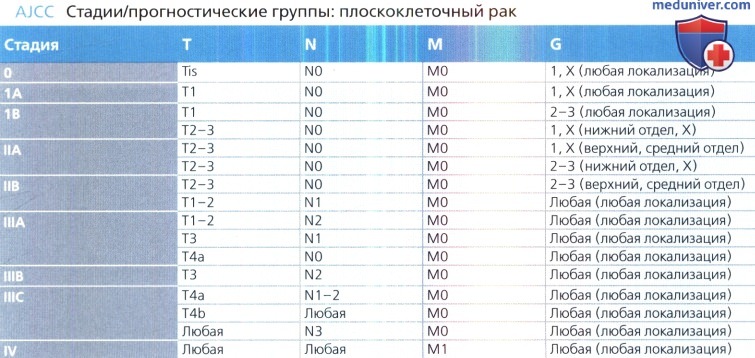
а) Классификация рака пищевода:
• Аденокарцинома (АК)
• Плоскоклеточный рак:
о Разновидности:
— Базалоидный
— Веретеноклеточный
— Веррукозный
— Лимфоэпителиомоподобный
б) Патоморфология рака пищевода:
1. Пути распространения:
• Местное распространение:
о Отсутствие анатомического барьера, способного препятствовать быстрому распространению опухоли:
— В стенках пищевода отсутствует серозный слой, а сам пищевод посредством адвентиции из рыхлой соединительной ткани прикрепляется к соседним органам
о Рак пищевода легко распространяется на прилежащие структуры:
— Верхний отдел пищевода => трахея, щитовидная железа, гортань
— Средний отдел пищевода => трахея, бронхи, аорта, легкие, перикард
— Нижний отдел пищевода => аорта, легкие, перикард, диафрагма
• Гематогенный путь:
о Печень, легкие, кости, надпочечники, забрюшинное пространство и головной мозг
• Диссеминация по плевре или брюшине:
о Диссеминация по плевре происходит после распространения опухоли на париетальный ее листок
о Диссеминация по брюшине обычно возникает после формирования метастазов в лимфатических узлах брюшной полости или забрюшинного пространства
2. Макроскопические патоморфологические и хирургические особенности рака пищевода:
• Аденокарцинома:
о Объемные образования или узелки в слизистой оболочке пищевода, обычно в дистальной его 1/3
о Характер роста:
— Полиповидный (5-10%)
— Инфильтративный (40-50%)
— Грибовидный (20-25%)
— Плоский (10-1 5%)
• Плоскоклеточный рак:
о Поверхностные опухоли:
— Белые/серые бляшки на поверхности слизистой оболочки о Глубже расположенные опухоли характеризуются 3 разновидностями роста:
— Полиповидный (60%):
Выступают в просвет пищевода
— Язвенный (25%):
Могут пенетрировать в аорту, трахею, перикард
— Инфильтративный (15%):
Вызывают сужение просвета пищевода
Могут изъязвляться
о Локализация:
— Проксимальная 1/3 (10-20%)
— Средняя 1/3 (50-60%)
— Дистальная 1 /3 (30%)
в) Лучевые признаки стадии рака пищевода:
• Критерий Т:
о Эндоскопическое ультразвуковое исследование (ЭУЗИ):
— Наиболее точный метод диагностики, позволяющий осуществлять первичное стадирование опухоли (критерий Т):
В 80-90% случаев позволяет с точностью определить глубину инвазии
Позволяет дифференцировать опухоли на стадии Т1,Т2 и ТЗ
— Датчики 7,5 и 12 МГц:
Визуализация в стенке пищевода пять слоев с различной эхогенностью
Первый гиперэхогенный слой: граница между катетером и поверхностью слизистой оболочки
Второй гипоэхогенный слой: собственная и мышечная пластинки слизистой оболочки
Третий гиперэхогенный слой: подслизистый
Четвертый гипоэхогенный слой: мышечная оболочка
Пятый гиперэхогенный слой: граница между адвентицией и прилежащими тканями
— Датчик 20 МГц:
Позволяет различать девять отдельных слоев
— Чем больше стадия Т, тем выше точность:
Т1 (75-82%)
Т2 (64-82%
Т3 (89-94%)
Т4 (88-100%)
о КТ с контрастным усилением:
— Возможности определения глубины инфильтрации стенок пищевода ограничены:
Не позволяет дифференцировать опухоли на стадии Т1, Т2 и ТЗ
— По сравнению с ЭУЗИ обладает меньшей точностью установления стадии: Т
КТ с контрастным усилением: 49-59%; ЭУЗИ: 76-89%
— Основная роль КТ заключается в подтверждении стадии Т4 опухоли
— Томографические критерии местнодеструирующего роста:
Отсутствие жировой клетчатки между опухолью и прилежащими структурами средостения
Смещение структур средостения или вдавление на их поверхности
— Инвазия аорты:
> 90° аорты контактирует с опухолью
Облитерация треугольного клетчаточного пространства между пищеводом, аортой и позвоночником первичной опухолью
— Инвазия трахеи и бронхов:
Смещение трахеи или бронхов
Вдавление от опухоли на задней поверхности трахеи или бронхов
Трахеобронхиальный свищ или явное распространение опухоли в просвет дыхательных путей
— Инвазия перикарда:
Отсутствие жировой клетчатки между объемным образованием пищевода и перикардом
Перикардиальный выпот
Утолщение перикарда
Вдавление на поверхности перикарда О ПЭТ/КТ:
— Чувствительность: 78-95%:
Ложноотрицательные результаты: опухоли на стадии Т1 или небольшие опухоли на стадии Т2
Ложноположительные результаты: эзофагит или гастроэзофагеальная рефлюксная болезнь
— Возможности оценки определения стадии Т ограничены:
Не позволяет установить глубину инвазии опухоли
Существует связь между уровнем поглощения ФДГ и глубиной опухолевой инвазии
• Критерий N:
о Наиболее важный прогностический фактор
о Стадирование по данному критерию осуществляется в зависимости от количества пораженных лимфатических узлов:
— К регионарным лимфатическим узлам относят лимфатические узлы от параэзофагеальных шейных до чревных
— Критерий N имеет подкатегории в соответствии с количеством пораженных регионарных лимфатических узлов
о ЭУЗИ:
— Критерии наличия метастазов в лимфатических узлах:
Размер > 10 мм по короткой оси, округлая форма, четкий контур
Гомогенная гипоэхогенная структура, эхогенность в центре
При наличии всех признаков точность составляет 100%
— По возможностям выявления метастазов в лимфатических узлах превосходит КТ:
Точность варьируется от 72 до 80%
Точность повышается при выполнении биопсии под контролем ЭУЗИ
о КТ с контрастным усилением:
— Меньшая точность по сравнению с ЭУЗИ и биопсией
— Критерий размера:
Размер лимфатических узлов в грудной и брюшной полости > 1 см в диаметре
Размер надключичных лимфатических узлов> 5 мм по короткой оси
— Ограничения:
В неувеличенных лимфатических узлах могут быть выявлены метастазы
Увеличение некоторых лимфатических узлов может быть реактивным
В некоторых случаях разграничить лимфатические узлы и первичную опухоль не представляется возможным
— Выявление регионарной лимфаденопатии посредством КТ с контрастным усилением:
Чувствительность: 63-87%; специфичность: 14-43%
о ПЭТ/КТ:
— Чувствительность и специфичность зависят от локализации лимфатических узлов относительно первичной опухоли:
На фоне интенсивного поглощения ФДГ первичной опухолью накопление ФДГ прилежащими регионарными лимфатическими узлами может не визуализироваться
— Точность обнаружения повышается при большем расстоянии между лимфатическими узлами и первичной опухолью
— Метод позволяет подтвердить метастатическую природу увеличения лимфатического узла
— Чувствительность: 51 %; специфичность: 84%:
Чувствительность ниже, чем при КТ
Специфичность выше, чем при КТ
• Критерий М:
о Метастазы на момент выявления опухоли обнаруживают в 20-30% случаев
о Печень (35%), легкие (20%), кости (9%), надпочечники (5%); редко поражается брюшина и головной мозг
о ЭУЗИ: не позволяет выявлять отдаленные метастазы
о КТ с контрастным усилением:
— Метастазы в печени:
Патологические образования низкой плотности с нечетким контуром; лучше визуализируются в портальную фазу контрастирования
— Метастазы в легких:
Единичные или множественные узелки; округлая форма, ровный контур, отсутствие кальцификатов
— Метастазы в костях:
Обладает меньшей чувствительностью, чем остеосцинтиграфия, ПЭТ/КТ и МРТ
— Метастазы в надпочечниках:
Изолированное увеличение органа с гетерогенной структурой
о ПЭТ/КТ:
— Метастазы поглощают ФДГ
— В сочетании с КТ с контрастным усилением позволяет повысить точность стадирования:
Локализация отдаленных метастазов, выявляемая при ПЭТ, но пропускаемая при КТ: кости и печень
ПЭТ/КТ позволяет обнаруживать метастазы почти у 15% пациентов, у которых они ранее выявлены не были
о MPT облегчает обнаружение метастазов в головном мозге, печени и надпочечниках:
— МРТ в режиме визуализации химического сдвига позволяет дифференцировать метастазы в надпочечниках с доброкачественными аденомами
• Диссеминация по плевре:
о Обычно односторонняя:
— Может быть двухсторонней
о Узелки в плевре, плевральный выпот и неравномерное утолщение плевры
• Диссеминация по брюшине:
о Обычно возникает после формирования метастазов в лимфатических узлах брюшной полости или забрюшинного пространства:
— Следует заподозрить при наличии асцита или узловых образований в брюшине
2. Рестадирование:
• Рестадирование важно осуществлять после проведения неоадъювантной химиотерапии, чтобы определить резектабельность опухоли
• Рекомендации к проведению лучевых исследований: о ПЭТ/КТ:
— Позволяет повысить точность дифференцирования рецидивирующей опухоли с патологическими изменениями, возникшими после лечения
— Наиболее чувствительный метод определения эффективности химиотерапии
г) Клинические аспекты стадии рака пищевода:
1. Естественное течение заболевания и прогноз:
• Опухоли на момент выявления более чем в 50% случаев являются нерезектабельными, в том числе по причине наличия метастазов
• Пятилетняя выживаемость:
о Локализованная опухоль: 40%:
— Злокачественная опухоль ограничена пищеводом
— Опухоли на стадии I согласно классификации AJCC и некоторые опухоли на стадии II (Т1, Т2 или ТЗ, N0, М0)
о Регионарное распространение: 21 %:
— Распространение злокачественной опухоли в прилежащие лимфатические узлы или ткани
— К этой группе относят опухоли на стадии Т4 и опухоли, поражающие лимфатические узлы (N1, N2 или N3)
о Отдаленные метастазы: 4%:
— Распространение метастазов в отдаленные от первичной опухоли органы или лимфатические узлы
— К этой группе относят все опухоли на стадии М1 (IV)
• Факторы неблагоприятного прогноза:
о Более высокая стадия опухоли
о Больший возраст
о Потеря веса > 1 0%
о Дисфагия
о Крупные опухоли
о Лимфогенные микрометастазы
о Гистологический тип опухоли:
— После резекции АК долговременный прогноз более благоприятен
— Общий показатель пятилетней выживаемости при АК и ПКК составляет 47% и 37% соответственно
2. Варианты лечения:
• Варианты лечения в зависимости от стадии опухоли
о Т1a, N0, М0: эндоскопическая абляция (предпочтительна) или резекция
о Т1b, N0, МО: резекция
о Т1b, N1-3, М0: резекция ± предоперационная химиотерапия; химиолучевая терапия для лечения пациентов, отказавшихся от хирургического вмешательства
о Т2-Т4а, N0-3, М0: резекция ± предоперационная химиотерапия; химиолучевая терапия для лечения пациентов, отказавшихся от хирургического вмешательства
о Т4b, любая N, М0: химиолучевая терапия
о Любая Т, любая N, М1: паллиативная терапия
д) Пункты диагностического заключения:
1. Критерий Т:
• Глубина опухолевой инвазии:
о ЭУЗИ является наиболее чувствительным методом для определения глубины инвазии:
о КТ с контрастным усилением:
— Не позволяет дифференцировать опухоли на стадии Т1, Т2 и Т3
— Оценка признаков инвазии:
Т3: опухоль, прорастающая адвентицию и жировую клетчатку средостения
Т4а: резектабельная опухоль, прорастающая плевру, перикард или диафрагму
Т4b: нерезектабельная опухоль, прорастающая аорту, тело позвонка, трахею
3. Критерий М:
• Наиболее частая локализация метастазов: печень, легкие, кости, надпочечники, брюшина, головной мозг
• КТ с контрастным усилением и ПЭТ/КТ являются наиболее чувствительными методами:
о Почти в 15% случаев по результатам ПЭТ/КТ опухоли присваивают более высокую стадию
е) Список литературы:
1. Hong SJ et al: New TNM Staging System for Esophageal Cancer: What Chest Radiologists Need to Know. Radiographics. 34(6): 1722-40, 2014
Редактор: Искандер Милевски. Дата публикации: 11.2.2019
Стадии рака
Определение стадии рака (стадирование) помогает описать расположение злокачественного новообразования и возможный вред, наносимый им другим частям тела. Врачи часто применяют тесты, позволяющие определить стадию рака. Окончательное стадирование возможно только после завершения всех тестов.
| Международная классификация стадий рака TNM |
|---|
| Стадии рака мочевого пузыря |
| Стадии рака молочной железы |
| Стадии немелкоклеточного рака легких |
| Стадии мелкоклеточного рака легких |
| Стадии рака желудка |
| Стадии рака шейки матки |
| Стадии рака поджелудочной железы |
| Стадии рака тела матки |
| Стадии рака печени |
| Стадии рака яичников |
| Стадии рака предстательной железы |
| Стадии рака ротовой полости и ротоглотки |
| Стадии рака пищевода |
Знание стадии рака помогает врачу:
Международная классификация стадий рака TNM
Для описания стадии рака широко применяется международная классификация стадий рака TNM по системе Американского объединенного комитета по онкологическим заболеваниям (AJCC). Врачи используют результаты тестов и сканирования, чтобы дать ответы на следующие вопросы:
Ниже приведена общая характеристика системы стадирования TNM. Однако для каждого вида рака существует отдельная система TNM.
Группировка стадий рака
Врачи комбинируют значения T, N, M для определения стадии рака для каждого пациента. Большинство онкологических заболеваний имеют 4 стадии: от стадии I (первой) до IV (четвертой). Некоторые виды рака имеют стадию 0 (нулевую).
Прогностические факторы рака
Помимо системы стадирования TNM, используются также другие данные, чтобы определить возможность выздоровления и выбрать наилучший доступный метод лечения. К прогностическим факторам относятся:
Другие системы стадирования
Система TNM чаще применяется для описания таких видов онкологии, в результате которых образуются твердые опухоли. К таким видам злокачественных новообразований относятся рак молочной железы, рак толстой кишки и рак легкого. Однако для классификации остальных видов рака, врачи применяют другие системы стадирования. К таким видам злокачественных новообразований относятся следующие:
Контрольное обследование – рестадирование
Стадия рака не меняется с течением времени. В том случае, если рак рецидивирует или распространяется на другую часть тела, он по-прежнему находится в той стадии, которая определена в результате первичного диагноза. Дальнейшая информация о размерах и развитии раковой опухоли просто уточняет данную стадию.
Иногда врачи могут проводить рестадирование рака для определения эффективности лечения или для получения большего количества информации о раке, который возобновился после проведенного лечения. В этом процессе используется описанная выше система стадирования. Некоторые тесты, проведенные при первичном диагностировании онкологии, могут быть использованы повторно. После этого врач может определить новую стадию рака. В таком случае он приписывает букву ‘r’ нижнего регистра перед новой стадией, чтобы показать, что она отличается от первоначальной. Однако это происходит не часто.
Итак, определение стадии рака играет одну из ключевых ролей в выборе лечебной тактики. При подозрении на наличие онкологического заболевания, нужно как можно скорее обратиться к специалистам, которые проведут необходимое диагностическое обследование и составят план лечения, исходя из полученных результатов диагностики.
Лечение в клиниках “АССУТА” и “ХАДАССА”
Вас интересует лечение в Израиле?
Крупнейшие профессиональные больницы Израиля – «Ассута» в Тель-Авиве и «Хадасса» в Иерусалиме предлагают реальную возможность получить качественное и специально для вас подобранное лечение у замечательных специалистов по адекватным ценам.
Мы помогаем найти решение ваших проблем со здоровьем, а также предоставляем полную информацию о лучших израильских врачах.
Стадии рака: классификация онкологических заболеваний
Стадия онкологического заболевания дает информацию о том, насколько велика опухоль и распространилась ли она по организму. Это помогает врачам определять прогноз пациента и план лечения.
С помощью врача-онколога, резидента Высшей школы онкологии Сергея Югая разбираемся, как врачи устанавливают стадии рака и что каждая из них означает.
На что влияет стадия онкологического заболевания?
Стадирование нужно, чтобы спрогнозировать, какие у пациента шансы на выздоровление, а также чтобы определить, какой метод лечения будет наиболее эффективен в конкретном случае, — поясняет Сергей Югай.
Все начинается с медицинского осмотра и обследований — УЗИ, КТ, МРТ, ПЭТ-КТ и других методов в зависимости от вида рака. Затем врач берет кусочек опухоли — биопсию или удаляет опухоль целиком во время операции, а после отправляет материал на гистологический анализ, чтобы поставить диагноз.
Стадии рака по TNM-классификации
Стадии онкологического процесса описывают разными способами — это зависит от вида опухоли. Один из самых распространенных способов — стадирование с помощью TNM-классификации.
Т характеризует первичную опухоль, ее размеры и вовлечение окружающих структур в опухолевый рост, например, прорастание в стенку кишки или желудка. N говорит о наличии в лимфоузлах метастазов и количестве пораженных лимфоузлов, а М — о наличии отдаленных метастазов (во внутренних органах, костях, ЦНС или лимфоузлах, которые расположены далеко от первичной опухоли), — объясняет Сергей Югай.
Индекс Т принимает значения от 0 до 4. 0 означает, что первичная опухоль не обнаружена, 1 — опухоль маленькая, а 4 — опухоль проросла в прилегающие ткани. Таким образом, чем больше цифра рядом с Т, тем ситуация сложнее. При некоторых видах рака N принимает значение 0 или 1, при других — 0, 1 или 2, а иногда — 0, 1, 2 и 3. 0 означает, что опухоль не проникла в ближайшие лимфоузлы, а 3 — что поражено множество лимфоузлов. M0 показывает, что метастазов нет, а 1 — что метастазы есть.
Онкологи выставляют стадию по TNM клинически — до операции или когда операция не планируется и патоморфологически — при изучении удаленной во время операции опухоли, — объясняет Сергей.
Клиническая стадия обозначается буквой «c», например, cT2. Патоморфологическая — буквой «p», например, pN1.
От правильной стадии зависит тактика лечения. Например, пациент — мужчина с раком желудка и стадией cT1N0M0. Это значит, что опухоль прорастает в слизистую и подслизистый слой стенки желудка. В этом случае пациенту показана операция. Если же стадия выше (cT2N1M0, например), то есть опухоль пациента прорастает в мышечный слой, и есть метастазы в лимфоузлах, то может понадобиться химиотерапия перед операцией, которая позволит улучшить результаты лечения, — добавляет Сергей.
Стадию рака могут обозначать с помощью цифр — 0, I, II, III, IV. Что это значит?
Клинические стадии (0, I, II, III, IV) тесно связаны с системой TNM. Как правило, одна клиническая стадия включает в себя несколько вариантов стадирования по TNM. Эти варианты характеризуются схожими прогнозом и подходом к лечению. Например, стадии T1N3M0, T2N3M0, T3N2M0 рака легкого объединяются в IIIВ стадию, так как при любой из этих ситуаций пациент будет иметь примерно одинаковый прогноз и тактику лечения. В этом конкретном примере необходима химиолучевая терапия, а не операция, — комментирует Сергей Югай.
Меняется ли стадия после лечения, при прогрессировании заболевания?
Нет, стадия выставляется один раз. Но есть нюансы:
Например, мы хотим посмотреть, как опухоль ответила на лечение, чтобы понять, можно ли делать операцию. После лечения опухоль уменьшилась, и мы добавляем к стадии новые данные. При прогрессировании опухолевого процесса первоначальная стадия также остается прежней, но, к сожалению, прогноз будет менее благоприятный. Например, у человека II стадия рака желудка. Он прооперирован, и прогноз у него хороший. Через 2 года врачи обнаруживают у пациента метастазы в легких. Стадия остается II, но рак у пациента уже метастатический, что очень усложняет положение, — говорит Сергей.
Бывает, что люди сравнивают свою ситуацию с историями других пациентов. Если речь идет о разных онкологических заболеваниях, то такие сравнения некорректны — это заболевания с разными прогнозами и схемами лечения:
Например, с нейроэндокринным раком поджелудочной железы люди могут жить десятилетиями, а при метастатической стадии рака поджелудочной железы — полгода или год, — объясняет врач-онколог.
Что может повлиять на прогноз людей с одинаковой стадией и одним видом рака?
Сергей Югай выделяет три фактора:
В Израиле используют дополнительную систему классификации онкологических болезней
Всем известно, что Израильские врачи успешно справляются с лечением рака, соблюдают при этом все международные стандарты в онкологии. Помимо использования международной системы классификации TNM в клинике Меир руководствуются также другими показателями и анализами для определения степени развития патологического процесса в организме больного.
Определение гистологического типа опухоли
Медицине известны разные гистологические виды рака, способные поражать одни и те же внутренние органы человека. К примеру, рак пищевода может проявляться в виде плоскоклеточной карциномы или аденокарциномы. Основываясь на гистологическом типе новообразования, израильские врачи устанавливают стадию болезни.
Уровень злокачественности заболевания
При проведении микроскопического анализа образца раковой ткани врачи могут изучить строение опухолевых клеток. Аномальные и недифференцированные клетки отличаются от здоровых клеток, которые окружают опухоль. Чем атипичнее выглядят патологические клетки, тем более низкой является степень дифференцировки патологии, и тем выше становится ее тенденция к разрастанию в другие органы и ткани. Для определения степени злокачественности в Израиле используют цифры от 1 (низкая степень) до 4 (крайне высокая степен).
Прогноз у онкобольных с такими же стадиями рака по шкале TNM, но разными показателями степени злокачественности может сильно отличаться. Именно поэтому лечение онкологии в Израиле планируется исходя из стадии заболевания и степени злокачественности новообразования. При этом может быть назначена более агрессивная терапия.
При наличии у больного саркомы большое значение играет не только уровень дифференциации раковых клеток, но и скорость их деления. В случае обнаружения в образце чрезмерного количества клеток, пребывающих в фазе деления, врачи определяют высокую степень злокачественности новообразования.
Для того, чтобы оценить специфические типы рака онкологи используют и другие инструменты, к примеру, шкалу Глисона при диагностике рака предстательной железы. Для произведения оценки по такой шкале выполняется биопсия простаты, а затем оценивается уровень злокачественности двух самых характерных раковых очагов.
Измерение уровня онкомаркеров
При возникновении рака простаты стадию развития заболевания оценивают, учитывая уровень ПСА в крови. Подобные онкомаркеры имеют и другие онкологические заболевания.
Местонахождение опухоли
Локализация опухолевого процесса оказывает существенное влияние на прогноз течения заболевания. Например, стадию онкологии пищевода оценивают исходя из того, в каком его отделе расположена опухоль.
Стадийность рака и рецидив – есть ли связь?
Важно отметить, что способы лечения рецидивов ІІ стадии рака и первично диагностированной IV стадии могут значительно отличаться. Показатели выживаемости в таких случаях также будут разными. Научные исследования, при которых проводится изучение эффективности новых методик лечения рака, учитывают, стадию заболевания, присутствовавшую на момент постановки диагноза.
Что такое рестадирование?
Понятие рестадирование употребляется онкологами для определения процесса контрольного исследования организма пациента после прохождения лечения, также при возникновении рецидива. В таком случае проводят такие виды диагностики:
После проведения проверки устанавливается стадия болезни, которая может отличаться от первично установленной.
Другие методы классификации рака
Раковые новообразования, которые обладают специфическим характером развития, не могут быть классифицированы по системе TNM. Так, лейкоз (злокачественная патология крови) поражает костный мозг, вследствие чего нельзя точно оценить размер первичного патологического очага. Опухоли головного мозга, имеющие злокачественный характер, не дают метастазов в лимфатические узлы, однако могут распространяться в другие анатомические структуры, а также в центральную нервную систему. Чтобы классифицировать такие виды рака врачи прибегают к альтернативным способам.