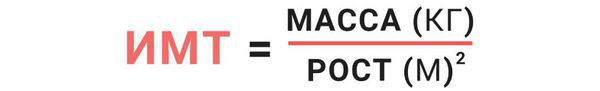Ребенок поправился растет живот что делать
Ожирение у детей. Возрастные этапы развития. 7–12 (14 лет)
(чаще у мальчиков). Именно в этот период появляются половые различия в динамике набора веса.
Инсулина становится много, как вследствие «полового скачка», так и вследствие перекорма. Получается замкнутый круг: больше инсулина – больше усваивается глюкозы, больше глюкозы – больше вырабатывается инсулина. Понятно, как надо этот круг прервать – снизить потребление «лёгких» углеводов. В остальном, этот возрастной период промежуточный и больше ничем особенным не примечательный.
Важный момент особенности ожирения в этот период: если в половое созревание вступает девочка с ожирением – ожирение вызовет у нее нарушение становления гормональной системы, если в половое созревание вступает мальчик – ожирение (если только это не ожирение 4 степени) не приведёт к существенному нарушению полового созревания.
В этот период важно начать приучать ребёнка к регулярным занятиям спортом!, к дисциплине, к самодисциплине. Всегда важно, если перед глазами ребёнка будет пример взрослого. Девочкам важно научиться пластике – танцы, гимнастика. Мальчикам просто дисциплине, поэтому вид спорта не принципиален. Главное – движение, 3-5 раз в неделю, минимально по 30 минут в день.
Теперь о питании. Привожу пример рациона СК1 для данного возраста и набор разрешённых продуктов. Не сложно увидеть, что эта диета «перекликается» с 8 диетой по Певзнеру у взрослых.
Необходимо исключить: наваристые бульоны, копчёности, острые и солёные закуски, жирные сорта мяса и рыбы, сосиски, сардельки, соки фруктовые, газировку, чипсы, сухарики, кофе, ежедневное использование сладостей, изделия с ксилитом, сорбитом, торты, пирожные, орехи, семечки, майонез, кетчуп и др. соусы.
Ограничить: масло сливочное до 2 ч.л., оливковое и растительное масло до 1 ст.л., супы на 2 бульоне (овощи не жарить в суп), картофель, рис, макароны, картофель (отварной/пюре) до 6-7 ст.л. в сваренном виде – это продукты, которые едят только в обед, яйца через 2-3 дня в виде омлета, хлеб 2-3 кусочка в день (не бурже, не цельнозерновой, в основном ржаной), бобовые 2 раза в неделю, фрукты до 3 штук в день (бананы через 2-3 дня, виноград ограниченно), сахар-рафинад 1 шт в чай, 2-3 раза в день, мармелад на натуральном соке – 1 шт или зефир 1 шт, (как исключение), печенье 2 шт. типа «Мария», джем и варенье не более 1-2 ч.л.
Разрешается: овощи, супы овощные, нежирное мясо и рыба (в виде тефтелей, котлет), в тушёном виде, преимущественно кролик, говядина, индейка, окунь, треска (котлеты), творог до 5% жирности (утром – натуральный, вечером – запеканка или сырники), нежирный сыр, крупы до 6 ст.л. в сваренном виде ( кроме манной, реже пшеничная), молоко, кефир, йогурт до 2-3 стаканов в день.
Приём пищи дробно до 5-6 раз в день.
Примерное меню ребёнка в этом возрасте:
Утро: каша любая молочная 6-7 стол ложек, мясо отварное (или котлета), хлеб, чай слабосладкий 200 мл.
2 завтрак: йогурт 200 мл.
Обед: салат из овощей 100-150 гр, суп или щи 200 мл, курица отварная 100 гр, картофель отварной 100 гр, компот из сухофруктов 200 мл, хлеб ржаной 60 гр.
Полдник: творог 150 гр, хлебцы ржаные сухие 1 шт., компот, или чай, или овощной сок 200 мл.
Ужин: котлета мясная паровая, капуста отварная цветная 200 гр, хлеб пшеничный 1 ломтик, чай 200 мл.
На ночь: кефир 150 мл.
Естественно, при разных степенях ожирения калорийность рациона пересчитывается индивидуально, в этом возрасте ещё без половых различий.
Одним из главных факторов лечения ожирения является подавление аппетита путём потребления большой по объёму, но малокалорийной, преимущественно белковой однообразной пищи!
После завершения этапа субкалорийной диеты, когда достигнут требуемый вес, происходит переход на поддерживающий рацион с постепенным введением «запрещённых продуктов», можно продолжить практику разгрузочных дней.
В возрастные периоды 0-1, 1-7, 7-14.5 речь идёт не о снижении веса, и это важно понять, а о приостановлении его набора (рост продолжается, вес «стоит»), а вот в четвёртый возрастной период – полового созревания, речь пойдёт уже о снижении веса.
ЧЕГО НЕ СТОИТ ДЕЛАТЬ ПРИ ОЖИРЕНИИ У ДЕТЕЙ (психологическое мотивирование):
Не говорите ребенку, что он «жадный» или «ленивый». Скажите ему, что Вы понимаете, насколько трудно сделать правильный («здоровый») выбор в питании.
#
Не заставляйте ребенка чувствовать себя виноватым по поводу его привычки питания. Похвалите его, когда вы видите, что он правильно питается.
#
Не говорите ребенку, что он не помогает себе. Спросите Вашего ребенка, как вы можете помочь ему правильно питаться.
#
Не пугайте ребенка похудением. Скажите ему, что будет хорошего когда он будет менее тяжёлым.
#
Не жалуйтесь на собственный вес и как «скучно» сидеть на диете. Показывайте хороший пример и делайте все также, как Вы ожидаете Ваш ребёнок должен делать.
#
Не давайте отрицательную оценку другим людям (друзьям, родственникам, знаменитостям), которые имеют избыточный вес. Подмечайте всё прекрасное в Вашем ребёнке: его глаза, его волосы, его хорошие поступки, выбор одежды, и т. д.
#
Не надо давать понять ребёнку, что он будет счастливым только при нормальном весе. Говорите с ребенком о положительных последствиях работы над своим весом.
Продолжение следует…… в следующей части я расскажу про избыток веса уже разделяя ожирение девочек и ожирение мальчиков при половом созревании.
Что такое ожирение у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабинцевой Марины Юрьевны, эндокринолога со стажем в 27 лет.
Определение болезни. Причины заболевания
Распространённость детского ожирения
Причины ожирения у детей
Ожирение развивается при генетической предрасположенности в сочетании с перинатальными, экологическими, психосоциальными и диетическими факторами. Однако основная причина ожирения состоит в том, что ребёнок потребляет больше калорий, чем затрачивает энергии.
Факторы, влияющие на развитие ожирения:
Симптомы ожирения у детей
На начальной стадии многие родители не замечают ожирения у ребёнка, особенно у детей 1 − 2 лет жизни. Многим даже нравится, что их малыш такой пухленький, весь в «перетяжечках».
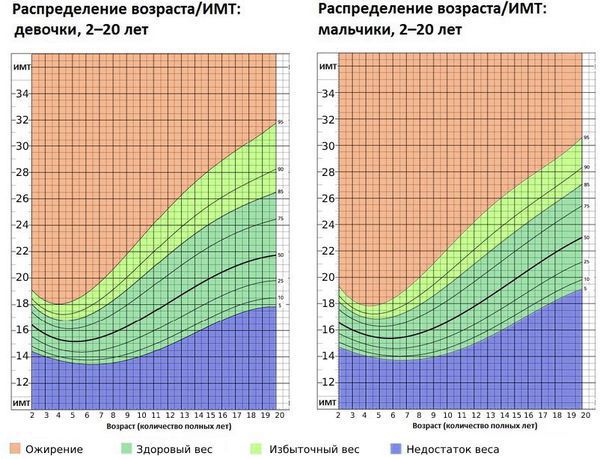
Родителям следует насторожиться, если прибавка в весе превышает средние для возраста значения. Их можно рассчитать с помощью специальных формул и таблиц (см. раздел «Диагностика»).
Когда ребёнок взрослеет и начинает общаться с другими детьми, симптомы ожирения становятся более заметными. Он крупнее сверстников, его лицо, живот, бёдра, руки и ноги полные. Дети максимально накапливают жир до одного года, в 5 − 7 лет и в подростковом возрасте.
У подростков при ожирении вес растёт скачкообразно. Он может быть в норме либо незначительно превышать её до 10–13 лет, но с 11–13 лет за 3–8 месяцев резко увеличивается. У девочек при этом раньше, чем у сверстниц, развиваются вторичные половые признаки. При достижении критического веса в 42–47 кг возникает первая менструация.
У мальчиков половое развитие соответствует возрастной норме. У них может возникать задержка полового развития, которая потом восстанавливается. Мальчики чаще высокого роста, у них преобладает феминный тип ожирения — жир откладывается на груди, грудные железы увеличиваются.
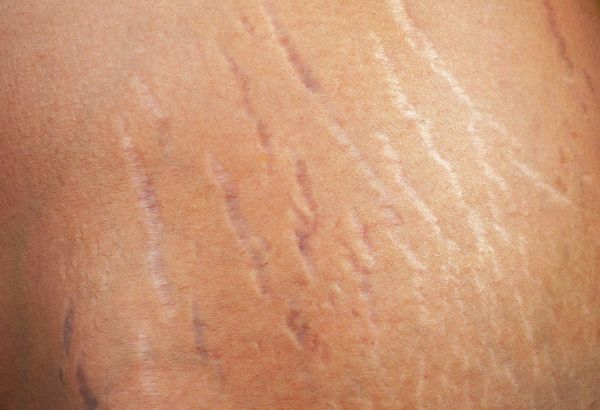
Из-за резкого увеличения объёмов тела у подростков на коже бёдер, живота и ягодиц могут появиться розовые стрии — растяжки.
Патогенез ожирения у детей
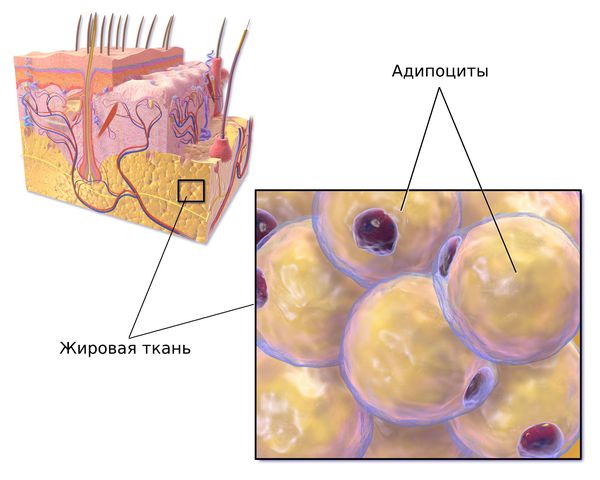
Жировая ткань формируется к четвёртому месяцу развития эмбриона и состоит преимущественно из жировых клеток — адипоцитов. Они развиваются из преадипоцитов и дифференцируются на белую и бурую жировую ткань под влиянием инсулина, циклического аденозинмонофосфата и глюкокортикоидов.
Каждый из этих факторов влияет на развитие жировой ткани по-разному: инсулин увеличивает количество адипоцитов и накопление в них липидов, а глюкокортикоиды способствуют отложению висцерального жира, который окружает органы брюшной полости. Развитие жировой ткани подавляют провоспалительные факторы и факторы роста, например тромбоцитарный и др. [13]
Как происходит накопление жира
Жирные кислоты образуются из триглицеридов под действием фермента липопротеинлипазы, а их захват адипоцитами из плазмы происходит с помощью специфических переносчиков. Кроме того, глюкоза и другие углеводы превращаются в жир при активном участии инсулина. В норме 1/3 поступающей с пищей глюкозы превращается в жир организма, а при ожирении — до 2/3.
Влияние гормонов на набор веса
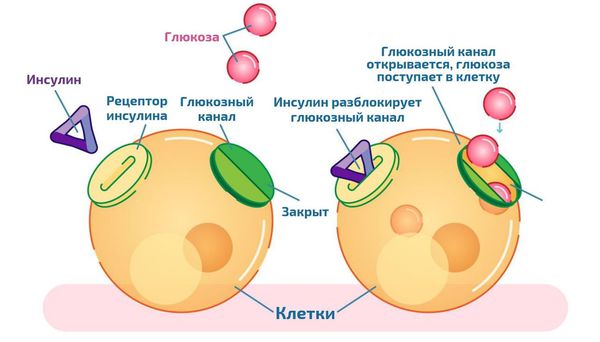
На процессы накопления и высвобождения жирных кислот и триглицеридов влияют гормоны. Важнейшим из них, усиливающим накопление жира, является инсулин. Под его влиянием захват и накопление жирных кислот в жировой ткани увеличивается, а высвобождение уменьшается.
Инсулинорезистентность — это состояние, при котором клетки организма перестают правильно реагировать на инсулин. В результате поджелудочная железа, чтобы снизить уровень сахара в крови, вырабатывает его ещё больше. Это приводит к высокому уровню инсулина в крови — гиперинсулинемии.
Расщепление жиров усиливают адреналин, норадреналин, соматотропный гормон и адренокортикотропный гормон.
Вкусная пища вызывает чувство удовольствия из-за высвобождения дофамина, что усиливает аппетит. Кроме того, в гипоталамусе содержатся два пула нейронов, один из которых стимулирует аппетит, а другой его подавляет и не даёт накапливать избыточный жир.
Классификация и стадии развития ожирения у детей
Виды ожирения в зависимости от вызвавших его причин:
Таким образом, можно выделить:
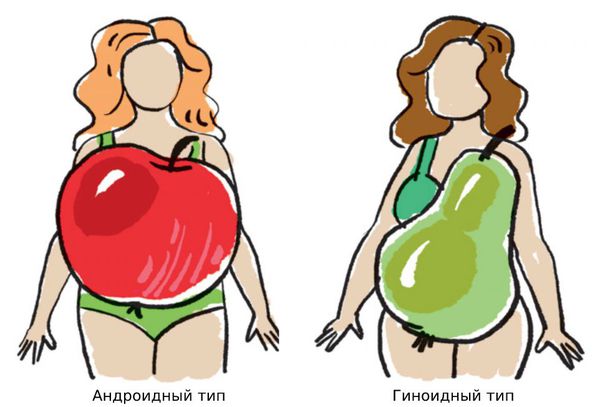
Виды ожирения в зависимости от места отложения жира:
Гиноидный или андроидный типы ожирения развиваются у детей не ранее препубертатного периода (7–13 лет).
Степени ожирения
Ожирение у детей, как и у взрослых, подразделяется на четыре степени. Степень детского ожирения определяется по величине стандартных отклонений индекса массы тела (SDS ИМТ).
Степени ожирения у детей:
Морбидное ожирение — значительный избыток жировой ткани, сопровождающийся серьёзными осложнениями со стороны всех органов и систем организма.
Осложнения ожирения у детей
Нарушения углеводного обмена
Инсулин снижает высвобождение свободных жирных кислот и глицерина из адипоцитов и усиливает липогенез — процесс, при котором глюкоза и другие вещества из углеводов пищи превращаются в организме в жирные кислоты. Жировая ткань становится нечувствительна к инсулину. В результате усиливается расщепление жиров, и в кровоток, преимущественно ведущий к печени, выделяется избыток свободных жирных кислот.
В печени эти кислоты препятствуют связыванию инсулина с гепатоцитами. В результате развивается инсулинорезистентность на уровне печени и системная гиперинсулинемия. Кроме того, свободные жирные кислоты негативно воздействуют на β-клетки поджелудочной железы. Это постепенно приводит к недостаточности инсулина и развитию сахарного диабета 2 типа. Количество детей, страдающих ожирением и сахарным диабетом 2 типа, растёт синхронно.
Неалкогольная жировая болезнь печени
Заболевание также развивается из-за инсулинорезистентности, гиперинсулинемии и роста концентрации свободных жирных кислот в сыворотке крови. В гепатоциты поступает избыток свободных жирных кислот, которые не проходят полный цикл окисления и образуют эфиры жиров — триглицериды. Свободные жирные кислоты и продукты их окисления разрушают клетки печени. Выработка жировой тканью провоспалительных цитокинов и фактора некроза опухоли усиливает эти процессы.
При ожирении нарушается структура печёночных долек, печёночная паренхима прорастает соединительной тканью.
До 8 лет у детей наблюдаются преимущественно доклинические формы стеатогепатоза — замены печёночных клеток жировыми. С 8 до 14 лет при массе тела выше нормы на 25 % (ожирение 2–3 степени) проявляются первые клинические симптомы:
При дальнейшем течении болезни может развиться воспалительный процесс на фоне жирового перерождения печени, цирроз и карцинома печени.
Сердечно-сосудистые заболевания
К сердечно-сосудистым осложнениям ожирения у детей относятся артериальная гипертензия, атеросклеротическое поражение аорты, артериальных сосудов сердца, внутренних органов и конечностей. Ожирение, сахарный диабет и артериальная гипертензия являются основными составляющими метаболического синдрома у детей и подростков.
Бронхиальная астма
Факторы развития бронхиальной астмы при ожирении:
Диагностика ожирения у детей
При подозрении на ожирение у ребёнка или подростка необходимо обратиться к детскому эндокринологу. Диагностика ожирения у детей начинается с визуального осмотра, измерения роста и массы тела, объёмов талии и бёдер, уровня артериального давления.
Расчёт ИМТ
Диагноз «ожирение» ставится на основании индекса массы тела (ИМТ), который определяется по формуле:
Избыточной считается масса тела ребёнка более + 1 SDS. При + 2 SDS диагностируется ожирение первой степени.
Сбор анамнеза
Гипоталамическое ожирение чаще всего сопровождается повышенным аппетитом и отличается внезапным, стремительным и неотвратимым набором веса в первые шесть месяцев после повреждения гипоталамуса.
Ожирение у таких пациентов может сопровождаться:
Нельзя путать гипоталамическое ожирение с пубертатно-юношеским диспитуитаризмом, который связан с возрастной перестройкой организма. При этом состоянии ожирение сопровождается симптомами гиперкортицизма: отложением жировой клетчатки в области лица, шеи, груди и живота; руки и ноги, наоборот, становятся тонкими из-за уменьшения мышечной ткани; повышается артериальное давление. Также ускоряется или замедляется половое созревание и повышается внутричерепное давление.
Осмотр
Характерные для эндокринного ожирения симптомы можно выявить при осмотре:
Лабораторное исследование
Лабораторные методы позволяют определить причины ожирения, провести дифференциальную диагностику и выявить возможные осложнения и сопутствующие болезни.
Диагностика включает следующие анализы:
Также проводят анализ на липидный профиль для выявления дислипидемии — нарушения обмена жиров с избыточным накоплением триглицеридов и липопротеидов низкой плотности. При этом у ребёнка повышается индекс атерогенности, который показывает соотношение между «хорошим» и «плохим» холестерином и склонность к образованию сосудистых атеросклеротических бляшек.
Инструментальные методы
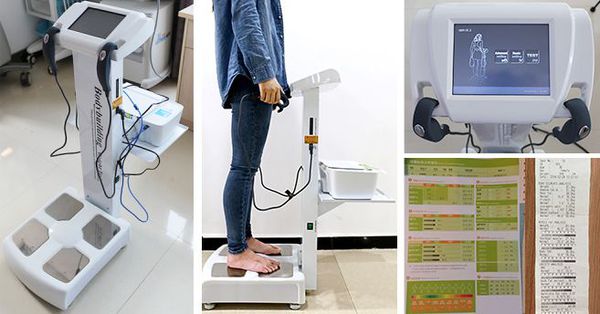
Биоимпедансометрия — наиболее информативный и доступный способ определения состава тела: жира, мышечной ткани и воды. Пациент становится на специальные электродные датчики, обхватывает такие же датчики руками. Электрические импульсы при этом проходят через его тело. Метод основан на разности электрического сопротивления различных тканей организма. Процедура безболезненна и не несёт лучевой нагрузки.
Лечение ожирения у детей
Основные цели лечения ожирения: снижение массы тела и поддержание её на адекватном уровне.
Лечение ожирения у детей — сложная задача из-за не до конца сформированной психики и вследствие этого проблем с мотивацией. Поэтому маленькому пациенту необходима поддержка членов семьи. Кроме того, родители сами должны придерживаться предписанных ребёнку рекомендаций, «двойные стандарты» здесь не приемлемы.
Питание и физическая активность
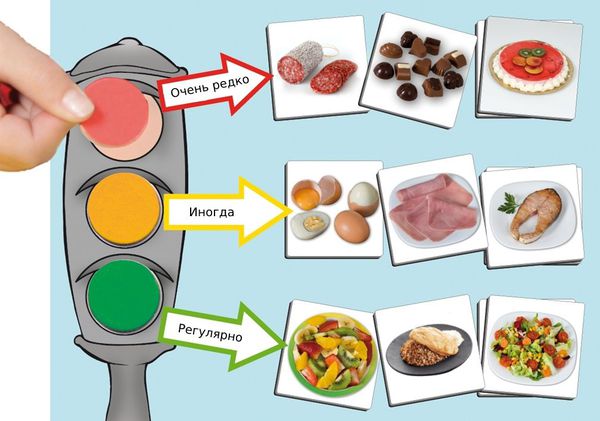
Изменение пищевого поведения и увеличение физической активности ребёнка — основа лечения ожирения. Детей и их родителей на специальных школах ожирения знакомят с «пищевой пирамидой» или «пищевым светофором», которые состоят из трёх групп продуктов.
Зелёный и жёлтый цвет «светофора» — продукты, которые обеспечивают чувство насыщения и содержат необходимые белки, жиры и углеводы. К ним относятся нежирные сорта мяса и рыбы, овощи, несладкие фрукты и ягоды, цельнозерновые крупы и злаки.
Красный цвет: сладости, колбасные изделия, жирные мясо и рыба, сахаросодержащие напитки и т. д.
Физическая активность без диеты слабо влияет на снижение веса. Это связано с несколькими причинами:
В результате количество съеденного значительно превышает энергозатраты при физических нагрузках.
Медикаментозная терапия
Орлистат — это единственное лекарство, которое разрешено для лечения ожирения у детей. Препарат препятствует перевариванию жиров, а в непереваренном виде они не могут попасть из кишечника в системный кровоток и выводятся с каловыми массами. В результате создаётся дефицит калорий. Лекарство при этом не всасывается в общий кровоток.
Помимо влияния на расщепление и всасывание жиров, орлистат меняет пищевое поведение. Это происходит благодаря тому, что при избытке жирной пищи возникают побочные эффекты препарата: вздутие живота, диарея, выделение непереваренного жира из прямой кишки и т. д. [4] [15]
Метформин для лечения ожирения можно применять с 10 лет при наличии сахарного диабета 2 типа. Метформин — это препарат, снижающий инсулинорезистентность за счёт повышения чувствительности периферических рецепторов к инсулину. В результате количество глюкозы в крови и образование из неё жиров снижается.
Сибутрамин и его аналоги из-за частых осложений запрещены для лечения ожирения у детей.
Психотерапия
Прогноз. Профилактика
Первичная профилактика ожирения должна быть направлена на семьи, где у родителей значительно повышена масса тела. Особенно это важно, если у матери во время беременности был гестационный сахарный диабет или большая прибавка веса, а также иные пренатальные факторы риска ожирения.
К мерам профилактики относятся:
Вторичная профилактика необходима детям с уже имеющимся лишним весом. Её основная цель — уменьшить количество жировой ткани и снизить риск развития осложнений. Профилактика также основывается на рациональном питании со сниженной калорийностью и увеличении физической активности. При ожирении у ребёнка в поведенческой психотерапии должны участвовать все члены семьи.
Ожирение у детей. Возрастные этапы развития. 0–12 месяцев
Как оказалось, эта тема намного интереснее, чем я думала ранее. Этой, заинтересовавшей меня информацией я решила поделиться с вами. Дети проходят в развитии несколько периодов, в каждом из них есть свои особенности набора веса. И как себя вести, как накормить ребёнка, чтобы физиологические прибавки веса не перешли в ожирение, или, ещё хуже, в метаболический синдром (со сдвигом обмена жиров и углеводов), я попытаюсь раскрыть в нескольких публикациях про детское ожирение.
Итак, возрастные этапы наибольшего риска формирования ожирения, их несколько:
По динамике веса уже на первом году жизни можно сказать о тенденции прибавок веса в дальнейшем. Есть такое понятие спурт первого года жизни – это период, когда ребёнок (я говорю о доношенном ребёнке без внутриутробной задержки развития) первые 6 месяцев очень активно набирает вес, иногда до 1300 грамм в месяц, и это не является патологией.
Хуже, если первые 6 месяцев ребёнок прибавляет меньше положенного (так называемая гипотрофия) – он хуже адаптирован к внешней среде, и у него, как не парадоксально это прозвучит, больше шансов иметь избыток веса или метаболический синдром в будущем, чем у ребёнка, имеющего даже слегка избыточные прибавки веса первые 6 месяцев жизни.
Ориентировочные прибавки веса у ребёнка первого года:
То есть средние прибавки веса у детей:
Понятно, что я привела средне-статистические цифры прибавок веса, и в каждом конкретном случае они могут отличаться.
Какие бывают виды вскармливания детей.
Естественное – вскармливание ребенка первых месяцев жизни исключительно грудным молоком.
Искусственное – вскармливание заменителями грудного молока (смесями).
Смешанное – вскармливание грудным молоком в сочетании со смесями (при доле грудного молока не менее 1/5 от общего объема питания.)
Признаками недокорма являются: ребенок беспокоен, не выдерживает интервалы между кормлениями. Ребенок не прибавляет массу тела. Редкие мочеиспускания (менее 6 раз в сутки). Редкий стул (1 раз в 1-2 дня и реже). Уменьшение толщины подкожно-жирового слоя.
При наличии этих признаков необходимо провести контрольные кормления (взвешивания). Цель – определить количество грудного молока полученного ребенком за одно кормление. Если при 2-3 контрольных взвешиваниях ребенок недополучает молоко, делают заключение о гипогалактии у матери.
Тогда с педиатром решается вопрос о введении дополнительно к грудному кормлению смеси, например на ночь. Или, в зависимости от возраста, о более раннем введении в прикорм детской каши.
Прикормы вводятся по установленным срокам и объёмам (останавливаться на этом не буду, это вопрос скорее педиатров).
Без сомнений, грудное вскармливание является лучшим питанием для ребёнка. Но бывает так, что в силу каких-либо обстоятельств грудное вскармливание наладить не удаётся. Как следует кормить ребенка при смешанном вскармливании? В начале кормления следует сначала предлагать грудь, сперва одну, потом другую, и только потом стоит предлагать новорожденному питание в виде смеси. Таким образом происходит стимуляция груди к выработке молока и осуществляется основное питанием именно им.
Специалисты по грудному вскармливанию утверждают, что перекормить младенца грудным молоком невозможно, а смесью – вполне реально. Поэтому чтобы не навредить новорожденному стоит придерживаться определенных рекомендаций: в первые недели жизни ребенок за одно кормление съедает 30-50 гр смеси; месячный ребенок должен за раз съедать 90-120 гр; в возрасте от 2 до 6 месяцев порция должна составлять 120-180 гр; полугодовалый ребенок за раз съедает 180 – 220 гр адаптированной смеси.
Выбор смеси происходит с учетом возраста ребёнка, наличия аллергии, лактазной недостаточности или других ферментопатий, активного срыгивания, запоров и т.д.
Не менее важно для грудного вскармливания питание самой кормящей матери.
Калорийность питания матери повышается на 500-700 ккал от обычного рациона. В суточный рацион входят: 200 г мяса или рыбы, 1/2 л молочных продуктов (кефир, йогурт, каша на молоке), 100 г творога, 20-30 г сыра, 1 яйцо, 50 г масла, 500 г овощей, 300 г фруктов.
Общее количество жидкости — около 2 литров (суп, чай, молоко, кефир, вода). Желателен прием пищи перед каждым кормлением. Нельзя: алкоголь, лук, чеснок, кофе, шоколад. Уменьшают количество капусты, бобовых. Питание матери при кормлении направлено на усиление выработки молока, но калорийность питания не будет влиять на набор веса у ребёнка, а только на набор веса самой матерью.
Хоть как–то изменить метаболизм ребёнка 1 года на грудном кормлении, да даже на искусственном, крайне сложно, поэтому вся коррекция заключается в наблюдении за скоростью развития, так как калорийность грудного молока не откорректировать. Коррекция питания уже будет решаться на 2 году жизни.
Теперь про термины: избыток веса/ожирение детей первого года жизни называется паратрофией и имеет свою классификацию.
Ожирение (паратрофия) 2-3 степени у детей до 1 года жизни может быть обусловлена врождённой генетической патологией. Это такие заболевания как врождённый гипотиреоз (недостаток гормонов щитовидной железы), с-м Дауна, с-м Прадера –Вилли, с-м Барде-Бидля, с-м Альстрема, с-м Морганьи, церебральное ожирение (на фоне травмы, опухоли, или инфекции головного мозга), которые диагностировать, как правило, не сложно, так как каждый из синдромов имеет яркую клиническую картину.