Расширение желудка что это такое
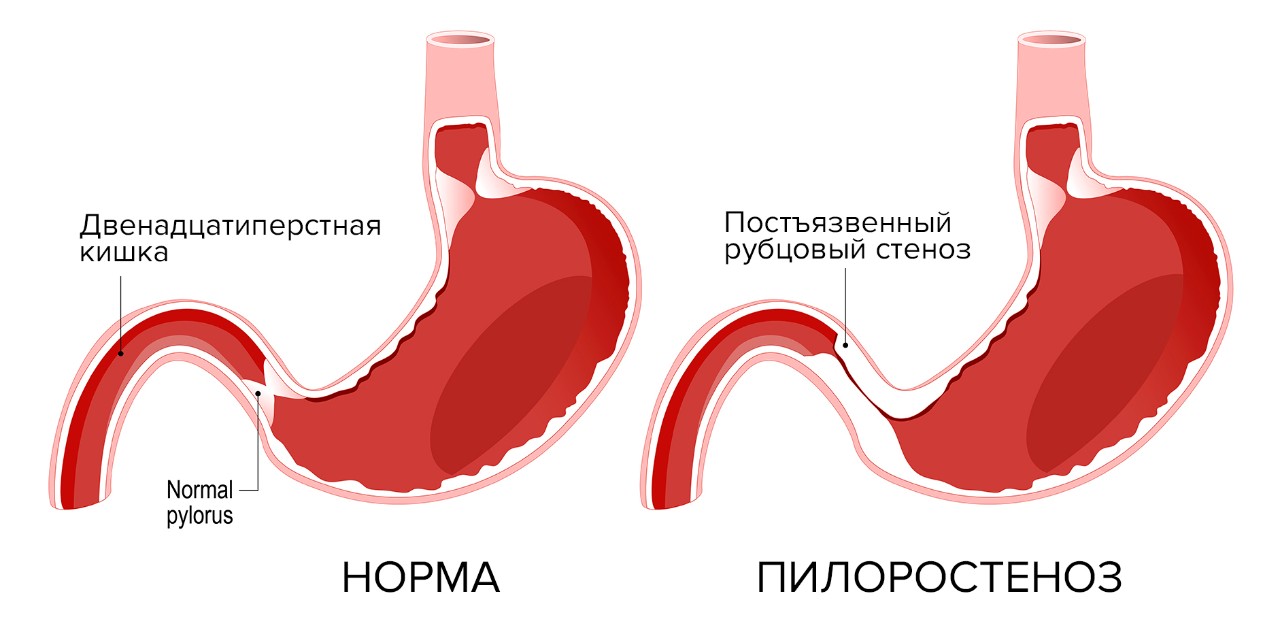
Пилоростеноз (высокая желудочно-кишечная непроходимость)
Главная угроза – полная невозможность прохождения пищи из желудка в нижележащие отделы ЖКТ и развитие истощения.
Постъязвенный рубцовый стеноз привратника (пилоростеноз) или двенадцатиперстной кишки – осложнение язвенной болезни выходного отдела желудка (пилорического отдела) или луковицы двенадцатиперстной кишки. На месте зажившей язвы образуется рубец, ткань в области рубца стягивается, прохождение пищи из желудка в двенадцатиперстную кишку затрудняется. Это место постоянно травмируется пищевыми массами, на него воздействует соляная кислота. Возникает хроническое воспаление, зона сужения прогрессирует, проход становится ещё уже. Затем развивается декомпенсация: пища проходит с большим трудом, желудок расширяется и теряет свою перистальтическую функцию. У пациентов с признаками декомпенсированной дуоденальной непроходимости желудок может достигать огромных размеров, пища перестает проходить дальше в кишку, процесс пищеварения останавливается. Возникает истощение.
Язва проявляется болями в брюшной полости. Это могут быть голодные боли или боли после еды. Сужение выходного отдела желудка проявляет себя тошнотой и чувством переполнения желудка после приёма пищи. В норме человек должен просыпаться утром с чувством голода, но пациент с высокой непроходимостью просыпается с чувством переполнения желудка. Декомпенсация стеноза характеризуется рвотой пищей, съеденной за 2-3 часа до этого. Декомпенсация – угрожающее жизни состояние, следует незамедлительно обратиться к врачу.
Для того, чтобы диагностировать постъязвенный рубцовый стеноз выходного отдела желудка, применяются компьютерная томография с водорастворимым контрастом и рентгенологическое исследование с водорастворимым контрастом или с барием. Чтобы понять, через какое время у пациента происходит эвакуация содержимого желудка в нижележащие отделы ЖКТ, врач даёт пациенту барий, делает рентгеновский снимок, и видит, куда барий распространился. Затем снимки делаются через 3, 6, 12 часов – это позволяет оценить динамику прохождения контраста и степень стеноза. В Ильинской больнице пациентам с подозрением на высокую кишечную непроходимость всегда выполняется эндоскопическая диагностика: с помощью эндоскопа врач точно локализует место стриктуры и определяет объем хирургической помощи.
Источник изображения: Designua / Shutterstock
Если степень желудочно-кишечной непроходимости не позволяет провести баллонную дилатацию, но серьёзной формы декомпенсации еще нет – хирурги Ильинской больницы выполняют пациенту лапароскопическую операцию – пилоропластику. Через небольшие разрезы на брюшной стенке (размером около 10 мм) в брюшную полость вводятся лапароскоп и хирургические манипуляторы. Одновременно через рот в просвет желудка вводится эндоскоп. С помощью лапароскопических инструментов хирург рассекает суженную зону двенадцатиперстной кишки и выходного отдела желудка в продольном направлении, а сшивает в поперечном, тем самым значительно расширяя место сужения и разрешая непроходимость. Второй хирург ассистирует ему из просвета желудка с помощью эндоскопа, обеспечивая максимальную безопасность манипуляций. Это малотравматичная операция, дающая устойчивый положительный эффект.
Острое расширение желудка (K31.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Период протекания
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
2. Вторичное острое расширение желудка:
— после различных хирургических вмешательств на органах брюшной и грудной полостей, позвоночнике, спинном мозге, молочной железе, конечностях;
— после травм, инфекционных заболеваний, интоксикаций;
— при наличии опухолей или рубцов в антральном отделе желудка, вызывающих его стенозирование.
Этиология и патогенез
Возможные причины острого расширения желудка:
— брюшная или тазовая операция;
— травма головы, позвоночника и живота;
— переедание;
— голод;
— сильные раздражения мочевых или желчных путей;
— гнойный панкреатит;
— механические препятствия в привратнике (артерио-мезентериальная непроходимость, рубцующаяся язва, опухоль);
— динамическая непроходимость кишечника;
— сосудистые кризы Паля;
— психические заболевания;
— некоторые инфекционные заболевания;
— роды;
— длительное и обильное употребление алкоголя.
Выявить причину острого расширения желудка возможно не всегда.
В настоящее время данная патология объясняется параличом нервно-мышечного аппарата стенки желудка, что обуславливает прогрессирующее растяжение желудка за счет скопления жидкого содержимого и газов. Такой подход подтверждается экспериментально, когда острое расширение желудка вызывают, воздействуя или на блуждающий нерв, или на интрамуральный нервный аппарат желудка.
У больных с данным заболеванием растянутый до предела атоничный желудок занимает почти всю брюшную полость и оттесняет вниз кишечные петли. Возникает натяжение брыжейки тонкой кишки вместе с проходящей в области ее корня верхней брыжеечной артерией. Двенадцатиперстная кишка (ДПК) пережимается между верхней брыжеечной артерией и аортой. В результате, к острому расширению желудка присоединяется так называемая «артериомезентериальная кишечная непроходимость»: содержимое ДПК (включая желчь и панкреатический сок) поступает только в желудок, еще больше растягивая его. Желудок, увеличенный из-за потери мышечного тонуса, занимает всю полость живота и переполнен собственным секретом, который не всасывается и не эвакуируется. Эвакуации секрета препятствует также уменьшение проходимости ДПК в месте пересечения ее мезентериальной артерией. У больных развиваются хлоропения, алкалоз, обезвоживание тканей.
Острое расширение желудка
Острое расширение желудка – значительное увеличение объема желудка в результате развития внезапной атонии его стенки. В клинической картине преобладают болевой синдром, обильная неукротимая рвота, признаки высокой кишечной непроходимости и обезвоживания. Для постановки диагноза проводят обзорную рентгенографию органов брюшной полости, рентген желудка с контрастированием, общий и биохимический анализ крови. Лечение заболевания при неосложненном течении консервативное (введение зонда в желудок, восполнение ОЦК и коррекция возникших нарушений); развившиеся осложнения могут потребовать проведения гастростомии.
МКБ-10
Общие сведения
Причины острого расширения желудка
К основным причинам острого расширения желудка относят следующие тяжелые заболевания: травмы позвоночного столба, головного мозга, органов брюшной полости; голод или чрезмерное переедание; инфекции мочевыделительной системы и желчевыводящих путей, мочекаменную либо желчнокаменную болезнь; острый панкреатит. К развитию данной патологии может также привести непроходимость пилорического отдела желудка вследствие сдавления двенадцатиперстной кишки верхней брыжеечной артерией, рубцующейся язвой или опухолью желудка; кишечная непроходимость; психические заболевания; злоупотребление алкоголем; роды; тяжелая инфекционная патология. Отмечено развитие этого состояния после оперативных вмешательств (особенно на фоне ингаляционной анестезии) на органах брюшной полости.
В основе патогенеза острого расширения желудка лежит поражение нервного аппарата органа с последующей резкой атонией гладкой мускулатуры. Данный механизм доказан исследованиями в области гастроэнтерологии: блокада проводимости по блуждающему нерву приводит к атонии желудочной стенки. Вследствие этого желудок расслабляется, эвакуация его содержимого блокируется. Постепенное растяжение стенки желудка приводит к нарушению всасывания воды из его просвета, при этом секреция сохраняется на прежнем уровне либо повышается. Значительно увеличенный и перерастянутый желудок оттесняет вниз петли кишечника, брыжейка тонкой кишки натягивается вместе с расположенной в ее корне верхней брыжеечной артерией. Натянутый сосуд передавливает двенадцатиперстную кишку, поверх которой он расположен, что приводит к усугублению кишечной непроходимости и острого расширения желудка. Желчь и сок поджелудочной железы поступают не в кишечник, а в желудок, еще больше растягивая его.
Острое расширение желудка может приводить к значительному его увеличению, иногда перерастянутый орган занимает практически всю брюшную полость. Постоянная обильная рвота приводит к выраженному обезвоживанию, потере электролитов. Одним из признаков острого расширения желудка является западение нижних отделов живота из-за того, что кишечник не функционирует, а его петли спадаются.
Симптомы острого расширения желудка
Острое расширение желудка обычно манифестирует внезапной болью в животе, распространяющейся на всю брюшную полость, тошнотой, икотой. Стул и газы отходят в небольшом количестве, хотя иногда возможно появление поноса. На высоте боли развивается обильная неукротимая рвота кислым зеленоватым содержимым желудка, постепенно переходящая в рвоту желчью либо кофейной гущей. Объем рвотных масс может превышать семь-восемь литров за сутки, рвота возникает без усилий со стороны пациента. С течением времени частота рвотных позывов уменьшается, как и объем рвотных масс, что связано с выраженным обезвоживанием. Рвота не приносит облегчения, хотя опорожнение желудка улучшается в коленно-локтевом положении, которое вынуждены занимать пациенты с острым расширением желудка.
Значительные потери жидкости и электролитов с рвотными массами достаточно быстро приводят к развитию обезвоживания. Эксикоз проявляется сухостью кожи и слизистых оболочек, артериальной гипотонией, тахикардией, заторможенностью, снижением темпа диуреза (вплоть до анурии), гипотермией.
При осмотре живот резко вздут и увеличен в размерах за счет верхних отделов, нижние отделы и подвздошные области запавшие. Отличием от синдрома «острого живота» является отсутствие напряжения передней брюшной стенки и симптомов раздражения брюшины. При пальпации живота его стенка плотная, но эластичная. Перкуссия выявляет выраженный тимпанит практически над всей брюшной полостью, доходящий до уровня пупка и распространяющийся влево. Слышен отчетливый шум плеска. Перистальтика желудка не видна, кишечник может урчать при пальпации.
Быстрое нарастание симптоматики может приводить к развитию осложнений. Из-за избыточного растяжения желудочной стенки ее кровоснабжение нарушается, что проявляется массивным кровотечением (данное осложнение возникает в 5-20% случаев) и разрывом желудка (до 20% всех случаев острого расширения желудка).
Дифференцировать острое расширение желудка следует с прободной язвой, острым панкреатитом, острым гастритом, кишечной непроходимостью, пищевой токсикоинфекцией, перитонитом.
Диагностика острого расширения желудка
В связи с достаточно редкой встречаемостью острого расширения желудка диагностика его бывает затруднена. Все пациенты с вышеуказанной клиникой нуждаются в срочной консультации гастроэнтеролога и хирурга. Основным методом диагностики острого расширения желудка является рентгенография органов брюшной полости. Во время исследования выявляется огромный газовый пузырь желудка, смещающий внутренние органы и петли кишечника, левый купол диафрагмы. Иногда желудок перегибается и принимает форму подковы, верхушка которой обращена вниз и находится в малом тазу.
При введении контрастного вещества в желудок оно медленно оседает на его дно, иногда достигая лобкового симфиза. Эвакуация бариевой взвеси в кишечник не происходит. Перистальтика не видна. Оценить состояние слизистой оболочки желудка невозможно из-за огромного количества заполняющей его жидкости. Клинические и биохимические анализы при остром расширении желудка указывают на выраженный эксикоз (полицитемия, увеличение гематокрита, снижение уровня хлора и калия, повышение креатинина и азотистых шлаков).
Лечение и прогноз острого расширения желудка
Пациенты с диагностированным острым расширением желудка требуют оказания неотложной помощи по месту обращения в виде введения гастрального зонда для эвакуации содержимого желудка (если такой возможности нет, обеспечивается коленно-локтевое положение с опущенной головой для облегчения рвоты), с последующим переводом в отделение гастроэнтерологии либо интенсивной терапии.
В условиях стационара производится активная аспирация содержимого желудка в течение нескольких суток (до недели), налаживается инфузия водно-солевых растворов для коррекции жидкостного баланса и электролитных нарушений. Некоторым пациентам требуется парентеральное питание.
Прогноз при неосложненном течении острого расширения желудка благоприятный, выздоровление наступает на фоне консервативного лечения у большинства пациентов. Самым грозным осложнением этого заболевания является разрыв желудка с развитием шока и перитонита, что приводит к летальному исходу у 55-70% пациентов. Профилактика острого расширения желудка на сегодняшний день не разработана.
Расширение желудка
Расширение желудка – это обусловленное внезапным развитием атонии стенки желудка, достаточно серьёзное увеличение в объеме данного органа, проявляющееся обезвоживанием, обильной неукротимой рвотой, болевым синдромом и кишечной непроходимостью. Расширение желудка является очень опасным состоянием, так как его последствием нередко становится разрыв желудка, что в практически 50% случаев приводит к летальному исходу.
Причины возникновения
Из причин, ведущих к расширению желудка, на первом мест стоит атония и хронический гастрит.
Дальнейшими причинами являются, во-первых, различные процессы в самом привратнике, которые влекут за собой сужение его просвета. Сюда относятся:
• Зарубцевавшиеся язвы привратника или двенадцатиперстной кишки.
• Полипы и кисты слизистой оболочки, вдавливающиеся в привратник наподобие пробки.
• Врожденная узость привратника и гипертрофия его, как следствие хронического гастрита.
• Поворот и перегиб горизонтальной части двенадцатиперстной кишки вследствие вращения наполненного желудка при сильной дряблости брюшных покровов.
• Дупликатуры и дивертикулы слизистой оболочки двенадцатиперстной кишки.
• Желчные камни, вдающиеся из общего желчного протока в просвет кишки и мешающие прохождению пищи либо сами по себе, либо благодаря вызываемому ими слипчивому и стенозирующему воспалению.
• Спастическая контрактура привратника вследствие эрозий, язв или других воспалительных процессов, локализирующихся в привратнике.
Симптомы
Симптомы расширения желудка зачастую развиваются постепенно. Обычно заболеванию предшествуют диспепсические расстройства, которые могут существовать годами; иногда они являются даже единственным симптомом уже развившегося расширения желудка, так что оно констатируется только при подробном исследовании больного. К диспепсическим расстройствам (отсутствие аппетита, чувство давления и полноты после еды, тяжесть в животе, дурной запах изо рта, обложенный язык, чувствительность надчревной области, плохое самочувствие, тяжесть головы, головные боли, неправильности стула и пр.) присоединяется в качестве характерного симптома рвота. Первоначально она наступает часто и сравнительно скоро после еды, доставляя нередко больным облегчение, но по мере того, как желудочная мускулатура ослабевает, рвота становится реже и в желудке все более и более скапливаются пищевые массы. В итоге рвота прекращается, что всегда представляет дурной признак, указывающий либо на изъязвление новообразования, сузившего привратник, либо на полный паралич мускулатуры желудка.
Характерно для расширения желудка обилие рвотных масс, количество которых в некоторых случаях бывает очень большим. Иногда рвотой удаляется больше, чем было введено, так как к принятой пище присоединяются еще остатки старой пищи, застаивающейся в желудке, и кроме того в нем происходит сильная секреция жидкости. Если дать массам, извергнутым рвотой или добытым посредством желудочного зонда, отстояться в стеклянном цилиндре, то они вскоре разделяются на 3 слоя: верхний, состоящий из буроватой пенистой жидкости, более значительный средний слой, образуемый желтовато-бурой, слегка мутной жидкостью, и нижний, состоящий из крошковатых и слизистых темно-бурого цвета масс, большей частью остатков пищи. Время от времени снизу кверху поднимаются пузырьки газа, увлекающие за собой иногда мелкие частички осадка, в то время как другие частички снова падают вниз, не будучи удержаны на поверхности углекислотой. Подобное явление всегда указывает на значительное дрожжевое брожение.
Когда в желудочном содержимом находится много микроорганизмов или оно имеет нейтральную реакцию, либо, благодаря присутствию органических кислот, кислую реакцию, то в фильтрате, если его оставить стоять на воздухе, защитив от внешних загрязнений, вскоре происходит обильное развитие грибков, которое уже по наружному виду дает возможность судить о характере происходящего разложения. Именно, размножаются либо плесневые грибки (это наблюдается после долгого стояния даже при положительной реакции фильтрата на соляную кислоту) в виде белого или серого слоя на поверхности фильтрата, либо после первоначального помутнения образуется осадок из дрожжевых грибков, либо происходит более равномерное помутнение с сильно кислым запахом вследствие размножения грибков молочной, уксусной и масляной кислоты, или, наконец, на поверхности образуются белые, легко распадающиеся на отдельные грибки пленки из зооглейных масс, которые ведут к окончательному разложению белковых тел и щелочной реакции, причем процесс этот сопровождается гнилостным запахом.
Кроме дрожжевых и плесневых грибков в застаивающемся желудочном содержимом, при сохранившейся секреции желудочного сока, находят еще сарцину, тоже свидетельствующую о совершающемся в желудке брожении. Сарцина имеет форму товарных тюков, реже форму кокков; в кокковой форме она растет на желатине. Сарцина имеет диагностическое значение, так как присутствие ее дает важную точку опоры для суждения о состоянии секреции желудочных желез. Сарцина лучше всего размножается в присутствии свободной соляной кислоты и потому в случаях расширения желудка с сохранившимся отделением желудочного сока ее почти всегда можно найти в застойном содержимом желудка натощак. Там, где свободная соляная кислота отсутствует, при наличности сарцины удается еще всегда обнаружить связанную соляную кислоту. При полном отсутствии отделения соляной кислоты микроскопическое исследование пищевых остатков расширенного желудка обнаруживает присутствие бактерий молочной кислоты. Они обыкновенно имеются в таком количестве, что покрывают все поле зрение.
Иногда в рвотных массах можно найти остатки пищи, которая была введена больным много месяцев тому назад, особенно растительные волокна, косточки ягод, рыбьи чешуйки и т. п.
Химизм желудка при расширении его зависит от причины, вызвавшей расширение. При раке привратника находят все свойственные ему расстройства секреции. Напротив, когда имеется дело с рубцовым сужением привратника, атоническим состоянием мускулатуры, гиперсекрецией и т. п., то в желудочном содержимом почти всегда находят обычные или даже увеличенные количества соляной кислоты, пептона и пропептона, и можно бывает констатировать достаточное, хотя большей частью и замедленное, пищеварительное действие. При этом количество свободной соляной кислоты у одного и того же больного может сильно колебаться в различные дни, несмотря на одинаковую пищу, например от 0,07% до 0,28%. Нередко существует так называемая гиперсекреция, так что после сделанного вечером промывания желудка в последнем находят на следующее утро снова некоторое, часто довольно значительное количество жидкости, содержащей соляную кислоту.
Картина этой нормальной секреции осложняется, однако, процессами брожения, совершающимися в желудке и ведущими к последовательному разложению желудочного содержимого. Из углеводов, образуются алкоголь, альдегид и уксусная кислота, или происходит молочнокислое брожение, при котором сахар расщепляется сначала на молочную кислоту, а затем на масляную кислоту, углекислоту и водород. Оба процесса брожения связаны с присутствием специфических микроорганизмов брожения, из которых следует упомянуть дрожжевые грибки, молочную плесень и ряд бактерий.
Оба процесса могут протекать одновременно и в некоторых случаях сочетаться еще с образованием продуктов брожения клетчатки.
Другая форма ненормальных химических процессов ведет к образованию продуктов гниения белков, именно аминокислот и аммиака, которые характеризуются свойственным им неприятным запахом; при микроскопическом исследовании желудочного содержимого в таких случаях встречаются главным образом кокки, вибрионы и зооглейные массы, частью оживленно движущиеся в поле зрения.
Пока вообще еще сохранились секреторные элементы слизистой оболочки желудка, застаивание желудочного содержимого не оказывает заметного влияния на секреторную деятельность. Напротив, на всасывании оно отражается чрезвычайно вредно. Это идет рука об руку с парезом двигательных элементов. Проба с йодистым калием и салоловая проба указывают на замедление всасывания и двигательной деятельности желудка. Но это отнюдь не должно непременно наблюдаться во всех случаях расширения желудка или составлять постоянного явления в частном случае, так как и при сильном расширении желудка, благодаря надлежащему лечению, всасывательная и двигательная функция временно могут оказаться нормальными или почти нормальными.
Понятно, что эти различные расстройства функций взаимодействуют друг с другом. Образование продуктов разложения ведет к параличу мышечной оболочки, который в свою очередь способствует застаиванию пищевых масс и вследствие этого дальнейшему разложению их. С другой стороны нарушенное всасывание не только замедляет удаление способных к всасыванию веществ, но мешает также дальнейшему образованию их. Пептонизирующая способность желудочного сока прекращается, когда процентное содержание пептона в желудочном содержимом достигает определенной величины. Так как при сильном расширении желудка пептоны не всасываются, и не переходят своевременно в кишечник, то вновь поступающие в желудок белковые вещества не подвергаются действию желудочного сока; этим и объясняется, что, несмотря на чрезмерно долгое пребывание пищи в желудке, в нем находят еще много совершенно непереваренных или полупереваренных масс.
В некоторых случаях, несмотря на значительное расширение желудка, вредные последствия могут компенсироваться благодаря достаточной всасывательной и двигательной функции желудка. Подобная компенсация вследствие гипертрофии мышечной оболочки наблюдается нередко вначале при сужениях привратника, но по мере того, как сужение усиливается, она все более и более уменьшается. В итоге компенсация оказывается уже невозможной и тогда внезапно или в чрезвычайно короткое время обнаруживаются все явления расширения желудка.
С течением времени у больных с расширением желудка общее питание все более и более падает и развивается сильное истощение. Рвота становится реже, но зато усиливается неприятного запаха отрыжка и отхождение газов. Вследствие давления расширенного желудка происходит смещение и нарушение функции соседних органов, особенно легких, сердца, печени и кишечника. Одышка и сердцебиение усиливаются по мере того, как желудок, наполненный пищевыми массами и раздутый газами, оттесняет кверху диафрагму. Появляется застой в системе воротной вены. Большей частью существует запор, так что приходится прибегать к клизмам или сильным слабительным, причем выводятся твердые каловые массы, смешанные со слизью. В редких случаях наблюдается перистальтическое беспокойство желудка, выражающееся в том, что в области желудка замечаются сильные перистальтические сокращения, медленно распространяющиеся справа и сверху влево и книзу; иногда сокращения могут захватить и более низкие отделы кишечника, а в очень редких случаях они имеют даже антиперистальтический характер. Явление это указывает на существование чрезвычайно сильного препятствия в области привратника при относительно нормальном состоянии мускулатуры. В некоторых случаях, главным образом при сужении привратника на почве зарубцевавшейся язвы, в желудке происходит скопление большого количества жидкости, содержащей много соляной кислоты. Вследствие постоянного раздражения, производимого остатками пищи и пр., может происходить непрерывная секреция желудочного сока, вызывающая очень тягостные явления: изжогу, кардиалгию, судорогу привратника, позывы к рвоте и т. п. Кроме того больные часто жалуются на сердцебиение, головокружение, обморочные припадки и бессонницу. Они все более и более худеют, цвет лица становится грязно-желтым, живот дряблым, а при положении больного на спине представляется в подложечной области впалым, а книзу – более вздутым. Почти всегда замечается сильное набухание поверхностных кожных вен, идущих от паховой области кверху. Явление это настолько характерно, что уже на основании его одного можно подозревать расширение желудка.
В некоторых случаях у больных с расширением желудка наблюдаются явления тетании, то есть приступы болезненных судорог в сгибательных мышцах верхних конечностей, в мышцах икр и живота, к которым иногда присоединяются также нистагм, расширение зрачков и расстройства сознания. Судорожные приступы начинаются болевыми ощущениями в желудке и других областях тела, иногда также чувством стеснения в груди, и могут иногда продолжаться много часов. Нередко бывают поражены и лицевые мышцы, так что лицо принимает неподвижное выражение. Часто существует сильное повышение температуры и учащение пульса. Механическая и электрическая возбудимость нервов и мышц бывает ясно повышена. Большей частью определяется также так называемый феномен Труссо (судорожное разгибание и пронация пальцев и кисти), и еще чаще лицевой феномен или симптом Хвостека (судорожное сокращение мышц лица при постукивании на месте выхода ствола лицевого нерва на верхней челюсти. Нередко состояние это может в короткое время окончиться смертью, но встречаются легкие формы, в которых явления тетании слабо выражены и быстро проходят.
Помимо тетании при расширении желудка иногда наблюдаются тяжелые явления угнетения нервной системы.
Диагностика
Вследствие того, что расширение желудка является достаточно редко встречаемым заболеванием, его диагностика бывает затруднена. Поэтому абсолютно все пациенты с вышеописанной симптоматикой нуждаются в незамедлительной консультации хирурга и гастроэнтеролога.
Расширение желудка диагностируется на основании данных физического и химического исследования, однако основным методом диагностики является рентгенография органов брюшной полости.
Лечение
При расширении желудка лечение должно выполнить три задачи:
1. Необходимо назначение надлежащей диеты;
2. Соответствующими терапевтическими мерами облегчить и улучшить желудочное пищеварение и, в случае надобности, доставлять организму питательные вещества другим путем;
3. Следует предупредить застаивание желудочного содержимого и бороться с процессами брожения, развивающимися в нем.
Что касается диеты, то она должна быть такая же, как при атонии желудка.
При неэффективности консервативной терапии показано хирургическое вмешательство.